La idea de hablar de timolol tópico en heridas que no cierran me vino a la cabeza durante el Congreso Mundial de Dermatología, que acaba de tener lugar en Milán, mientras estaba viendo los pósteres que se habían presentado relacionados con el mundo de las heridas. Dado que no había muchos y que el tema del timolol aparecía en varios (dos casos aislados y una serie de casos), me pareció interesante reflexionar sobre los beneficios, potenciales y reales, de este tratamiento.
Antes de continuar, me gustaría agradecer a Marco Romanelli la invitación para participar como ponente en la única sesión del congreso dedicada a heridas y cicatrización. Fue un gran honor coincidir con grandes expertos a los que admiro. Aprendí mucho de sus ponencias y disfruté un montón hablando de la técnica estrella de la consulta, los injertos en sello. Como recordaron Patricia Senet y José Contreras, la figura del dermatólogo es muy importante en el manejo de las heridas, especialmente en las lesiones por etiologías menos frecuentes (tumorales, inflamatorias, vasculopáticas). Además, como subrayó Patricia Senet , ante una úlcera que no cierra tenemos que hacernos siempre 3 preguntas:
- ¿El tratamiento etiológico es adecuado?
- ¿Hay arteriopatía asociada?
- ¿ES REALMENTE UNA ÚLCERA VENOSA???
El dermatólogo es clave en este diagnóstico diferencial 🙂
Volviendo al tema del post, vamos a entender a qué se debe ese creciente interés en el uso del timolol tópico en heridas, especialmente entre dermatólogos.
¿Qué es el timolol?
El maleato de timolol es un betabloqueante no selectivo utilizado para el tratamiento del glaucoma en oftalmología a una concentración de 0,25 ó 0,5%, en solución o gel. En dermatología se utiliza cada vez más en el tratamiento de ciertos hemangiomas infantiles, con un excelente perfil de eficacia y seguridad. Como el resto de fármacos de la familia de los betabloqueantes, evita la unión de las catecolaminas (adrenalina y noradrenalina) a los receptores β-adrenérgicos de la superficie celular, por lo que inhibe su acción.
Múltiples células del organismo tienen este tipo de receptores. De hecho, dado que la estimulación de los receptores β-adrenérgicos de las células del corazón aumenta la frecuencia y contractilidad cardíaca, así como la presión arterial, el uso de los fármacos betabloqueantes sistémicos está muy extendido en cardiología.
El timolol se denomina “no selectivo” porque, al contrario que los betabloqueantes selectivos (también llamados cardioselectivos), no tiene preferencia por un tipo determinado de receptor.
¿Por qué tiene un interés potencial en el campo de las heridas?
En primer lugar, he de decir que yo tenía la siguiente asociación mental: betabloqueantes no selectivosè disminuyen la perfusión tisular periféricaè no utilizar en pacientes con úlceras por arteriosclerosis y arteriolosclerosis (como la úlcera de Martorell)!!! Y de hecho, es lo que está publicado y hay consenso entre expertos.
Por tanto, la primera vez que vi una publicación sobre timolol en heridas, me llamó la atención. Después, indagando más sobre el impacto real de los betabloqueantes en la microcirculación cutánea periférica, parece que hay controversia.1
Pero bueno, analizando en más detalle la relación de los betabloqueantes sistémicos con la cicatrización, en quemados se ha encontrado beneficio del propanolol para disminuir el daño producido por la respuesta hipermetabólica típica en estos pacientes, acortando y mejorando el proceso de cicatrización.2
¿Qué acciones se asocian con el timolol para poder entender su potencial efecto beneficioso en la cicatrización?
Las diferentes células implicadas en el cierre de las heridas tienen receptores beta-adrenérgicos.
El interés del timolol tópico surge a raíz del hallazgo in vitro de su efecto estimulante en la migración de los queratinocitos. La activación de los receptores β-adrenérgicos de la membrana de los queratinocitos frena la cascada de señales implicadas en su migración y modifica la polarización celular y respuesta a los estímulos eléctricos, que es fundamental para su desplazamiento. Por tanto, el bloqueo de estos receptores parece ser positivo para favorecer la migración de los queratinocitos.3

Este efecto beneficioso sobre la migración celular también ocurriría sobre las células endoteliales. La migración de las células endoteliales estimula el factor de crecimiento endotelial, con el consiguiente aumento de la angiogénesis. Este incremento de la angiogénesis se ha evidenciado en estudios con ratas.4 Sin embargo, estos hallazgos contrastan con el mecanismo de acción al que se asocia su beneficio en el tratamiento de los hemangiomas infantiles, que es la vasoconstricción y el bloqueo de la angiogénesis.
Por otro lado, si analizamos los estudios sobre sus efectos en otros tipos de células, su efecto beneficioso no estaría tan claro.
Con respecto a los fibroblastos, en cuya superficie también están presentes estos receptores, los resultados son contradictorios tanto in vitro como en estudios en ratas, asociándose incluso con el retraso de la contracción de la herida y disminución de la densidad de colágeno.5
Los efectos del timolol sobre las células implicadas en la inflamación crónica de las heridas que no cierran, neutrófilos y macrófagos, tampoco están claros. Tanto los agonistas como los bloqueantes de los receptores β-adrenérgicos de la superficie de estas células se han asociado con disminución en su reclutamiento y migración.6
¿Qué estudios sobre el timolol en heridas se han publicado en humanos?
Lamentablemente, hay muy pocas publicaciones, por lo que no existe un estándar de frecuencia de aplicación ni de cantidad necesaria por área de la herida. Lo más frecuente es la aplicación diaria y 1 gota por cada 2 cm del borde de la herida.
He encontrado 4 casos aislados y dos pequeñas series publicadas. Los casos son úlceras de larga evolución no respondedoras a un adecuado tratamiento convencional, con mejoría tras inicio de timolol (siempre en combinación con otros apósitos). Se trata de dos heridas postquirúrgicas (una en tronco7 y otra en cuero cabelludo8), una úlcera venosa9 y una herida en pierna en contexto de arteriopatía periférica10.
Una serie de 5 pacientes,11 con heridas recalcitrantes de diferentes etiologías en miembros inferiores, consigue la reducción del área de todas las lesiones en menos de 8 semanas, con epitelización completa de 3 de las lesiones. La frecuencia de aplicación en esta serie varía entre diaria y semanal.
La otra serie publicada es un estudio prospectivo controlado no aleatorizado que incluye 60 pacientes con úlceras en pierna de diferentes etiologías, de más de 6 semanas de evolución.12 La midad son tratados con timolol 0,5% en solución, además del tratamiento realizado en el grupo control. Hallan diferencias estadísticamente significativas en el área de las lesiones a las 4, 8 y 12 semanas (61.79% vs 29.62% en la medición final), a favor del grupo de tratamiento, independientemente de la causa de la herida.
En estas publicaciones destaca la ausencia de efectos secundarios descritos. No hay estudios sobre la absorción sistémica del timolol al ser aplicado en heridas crónicas, pero en las series publicadas sobre hemangiomas infantiles ulcerados tampoco tampoco se han hallado efectos secundarios.
Imagino que después de haber leído todo esto os habrán surgido muchas preguntas, que será un placer que compartías. A mí me gustaría tener más claros dos puntos:
- En función del tipo de herida, ¿qué importancia real tiene el exceso de catecolaminas en el enlentecimiento de la cicatrización?
- ¿Los efectos del timolol tópico podrían variar en función de la causa de la herida?
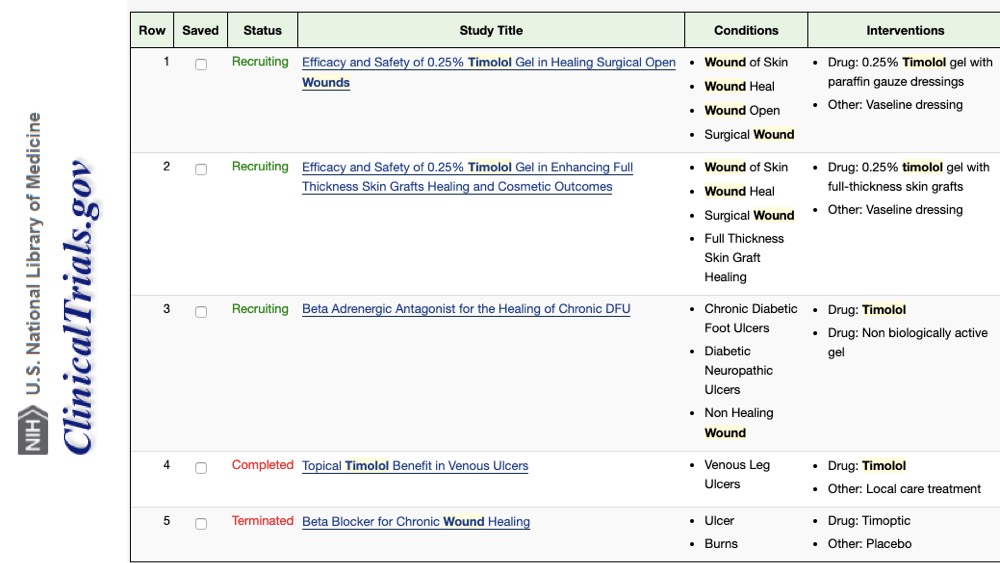
Es obligatorio acabar este post con un “se necesitan más estudios”. Es muy esperanzador que una búsqueda en clinicaltrials.gov (página en la que se registran los ensayos clínicos antes de realizarse), con “wounds” y “timolol” como palabras clave, muestre 5 ensayos clínicos. Sin embargo, uno de ellos se ha cerrado por no conseguir financiación para su realización y otro figura como finalizado pero sin publicación de resultados (42 pacientes, beneficio de timolol en úlceras venosas, 12 semanas). Pero bueno, hay 3 activos, uno en úlceras de pie diabético y otros dos en heridas postquirúrgicas. ¡A ver si nuestras dudas se van resolviendo con futuros estudios!
Referencias:
- Ubbink DT, Verhaar EE, Lie HKI, Legemate DA. Effect of β-blockers on peripheral skin microcirculation in hypertension and peripheral vascular disease. J Vasc Surg. 2008; 38:535-540.
- Mohammadi AA, Bakhshaeekia A, Alibeigi P, Hasheminasab MJ, et al. Efficacy of propranolol in wound healing for hospitalized burn patients. J Burn Care Res 2009;30:1013–
- Pullar CE, Rizzo A, Isseroff RR. Β-adrenergic receptor antagonists accelerate skin wound healing: evidence for a catecholamine synthesis network in the epidermis. J Biol Chem 2006;281:21225–
- Pullar CE, Le Provost GS, O’Leary AP, et al. β2AR antagonists and β2AR gene deletion both promote skin wound repair processes. J Invest Dermatol 2012; 132: 2076-2084.
- Pullar CE, Isseroff RR. Beta 2-adrenergic receptor activation delays dermal fibroblast-mediated contraction of collagen gels via a cAMP-dependent mechanism. Wound Repair Regen 2005;13:405–
- Djanani A, Kaneider NC, Meierhofer C, Sturn D, et al. Inhibition of neutrophil migration and oxygen free radical release by metipranolol and timolol. Pharmacology 2003;68:198–
- Beroukhim K, Rotunda AM. Topical 0.5% timolol heals a recalcitrant irradiated surgical scalp wound. Dermatol Surg 2014;40:924-6.
- Tang JC, Dosal J, Kirsner RS. Topical timolol for a refractory wound. Dermatol Surg 2012;38:135-8.
- Lev-Tov H, Dahle S, Moss J, Isseroff RR. Successful treatment of a chronic venous leg ulcer using a topical beta-blocker. J Am Acad Dermatol 2013;69:e204-5.
- Manahan MN, Peters P, Scuderi S, Surjana D, Beardmore GL. Topical timolol for a chronic ulcerda case with its own control. Med J Aust 2014;200:49-50.
- Braun LR, Lamel SA, Richmond NA, Kirsner RS. Topical timolol for recalcitrant wounds. JAMA Dermatol. 2013 Dec;149(12):1400-2.
- Thomas B, Kurien JS, Jose T, Ulahannan SE, Varghese SA. Topical timolol promotes healing of chronic leg ulcer. J Vasc Surg Venous Lymphat Disord. 2017;5(6):844-850.
Also available in: English (Inglés)












Excelente presentación del tema, serías tan amable de compartir tu experiencia y algunas bases científicas del uso y efectos del ZINC en el manejo de las úlceras vasculares?
Muchas gracias!!!
Gracias por compartir y explicar de una manera tan clara mecanismos complejos…. Soy enfermera y me encanta vuestra forma de transmitir conocimientos.
Gracias por tus palabras, Ruth:)
Con respecto al zinc, lo utilizamos cada vez más! A ver si esta entrada del blog te aclara algunas dudas: https://www.elenaconde.com/utilizamos-zinc-topico-las-heridas-la-piel-perilesional/
Gracias por la información, muy interesante y me gustaría iniciar tratamiento con alguna de mis heridas q manejo
Gracias por tu interés, Adiela
Exelente explicación del uso deTimol en heridas
El óxido de Zinc es un elemento muy valioso en la cicatrización de las heridas
Felicitaciones
Dr ALLINEY Ricardo
Mar del Plata
Argentina
Muchas gracias:)