La clasificación CEAP (Clinical-Etiological-Anatomical-Pathophysiological) fue creada en 1994 para recoger las diferentes enfermedades venosas crónicas. Fue modificada en el año 2004, para referirse de manera más a amplia a los trastornos venosos crónicos. Por lo tanto, recoge el amplio espectro de alteraciones morfológicas y funcionales del sistema venoso.
Es interesante diferenciar estos términos, que han sido definidos mediante consenso internacional:
Trastornos venosos crónicos: recoge todo el espectro de anomalías morfológicas y funcionales del sistema venoso.
Enfermedad venosa crónica: utilizado cuando las alteraciones morfológicas o funcionales (incompetencia valvular) son de largo tiempo de evolución y se manifiestan con signos y síntomas que requieren ser estudiados y tratados. La incompetencia valvular se identifica con eco-doppler como un flujo venoso retrógrado de duración prolongada .Los síntomas incluyen dolor, ardor, picor, pesadez, fatiga, calambres musculares. Entre los signos se encuentran las venas dilatadas (telangiectasias, varices), edema, alteraciones cutáneas y ulceración. La gravedad de signos y síntomas no siempre se correlaciona con el grado de disfunción valvular subyacente.
Insuficiencia venosa crónica: empleado para pacientes con enfermedad venosa crónica que presentan signos clínicos de mayor afectación, como edema significativo, cambios en la piel o ulceración.
Como su nombre indica, la clasificación CEAP se compone de 4 subclasificaciones:
C: Clínica
E: Etiológica
A: Anatómica
P: Fisiopatológica
C (Clínica): La usamos frecuentemente de manera aislada
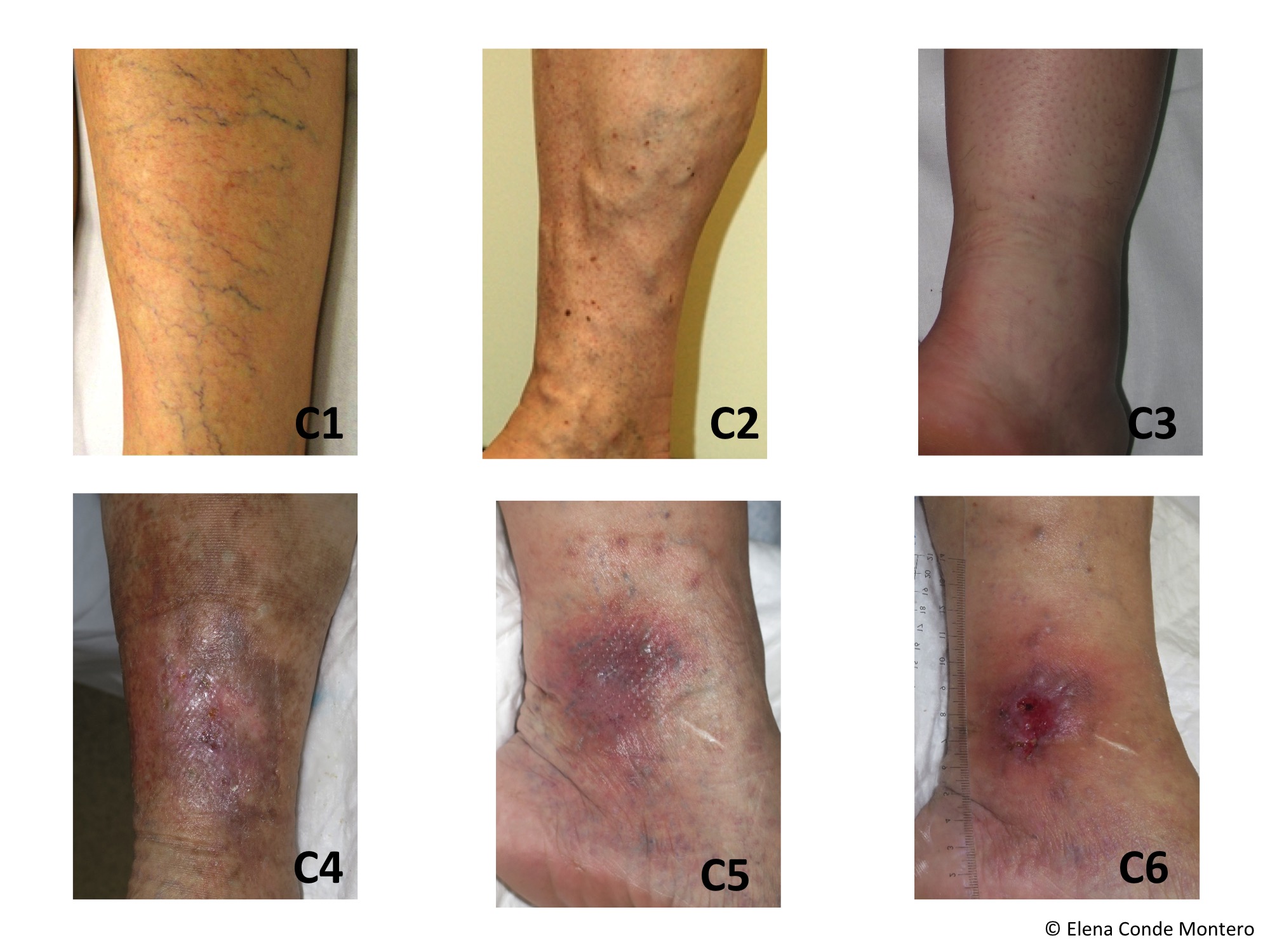
- C0: ausencia de signos visibles o palpables
- C1: telangiectasias (venas de menos de <1mm), venas reticulares (1-3 mm de diámetro)
- C2: venas varicosas (>3mm)
- C3: edema
- C4: alteraciones cutáneas secundarias
- C4a: pigmentación, eccema, o ambos
- La pigmentación es una coloración marrón-grisácea de la piel debido a depósito de hemosiderina por extravasación de hematíes. Suele presentarse en el tobillo, pero puede afectar a pie y resto de pierna.
- El eccema es una dermatitis eritematodescamativa, que puede cursar con vesículas y exudado.
- C4b: lipodermatoesclerosis, atrofia blanca, o ambos
- C4a: pigmentación, eccema, o ambos
-
-
- La lipodermatoesclerosis es el resultado del edema y la inflamación crónica, con el consiguiente engrosamiento y fibrosis de la piel y tejido celular subcutáneo.
- La atrofia blanca (Atrophie blanche) es una área circular o estrellada de aspecto cicatrical, deprimido, de coloración blanco-nacarada, rodeada por capilares dilatados e hiperpigmentación.
-
- C5: úlcera cicatrizada
- C6: úlcera abierta (frecuentemente en zona del tobillo)
La clasificación C se completa con la presencia o ausencia de síntomas (dolor, prurito, piernas pesadas, calambres, otros):
- A: asintomática
- B: sintomática
E (Etiológica)
- Ep: primaria (se desarolla independientemente de otras patologías)
- Ec: congénita (presente al nacimiento o se desarrolla en la infancia)
- Es: secundaria, si aparece como consecuencia de otra patología, como trauma o trombosis (síndrome post-trombótico)
- En: ausencia de etiología venosa identificada
A (Anatómica): el sistema venoso está formado por un sistema venoso superficial y un sistema venoso profundo. Las venas que unen vasos dentro del mismo sistema se denominan venas comunicantes, mientras que las que conectan las superficiales con las profundas se llaman perforantes. Para localizar el punto exacto donde se encuentra la anomalía venosa, se ha dividido el sistema venoso en 18 segmentos anatómicos, dentro de la clasificación general de venas superficiales (As), profundas (AD) y perforantes (AP). Hay ocasiones en las que no se puede determinar el segmento afectado (An).
Si quieres saber más de la anatomía del sistema venoso del miembro inferior: Meissner MH (2005) Lower extremity venous anatomy.
- AS1-5: sistema venoso superficial
- As1: telangiectasias
- As2: safena mayor sobre la rodilla
- As3: safena mayor bajo la rodilla
- As4: safena menor
- As5: vena no safena
- AD6-16: sistema venoso profundo(D= Deep)
- AD6: vena cava inferior
- AD7 : vena ilíaca común
- AD8: vena ilíaca interna
- AD9 : vena ilíaca externa
- AD10: pélvicas
- AD11: vena femoral común
- AD12: vena femoral profunda
- AD13: vena femoral
- AD14: vena poplítea
- AD15: vena tibial anterior, tibial posterior, venas peroneas
- AD16: musculares (gastrocnemio, sóleo)
- Ap17-18: venas perforantes
- Ap17: muslo
- Ap18: gemelo
- An: localización anatómica no identificada
P (Fisiopatología): señala la presencia de reflujo venoso u obstrucción.
El flujo venoso de la sangre está determinado por el drenaje desde el sistema superficial al profundo, gracias a la contracción muscular que vence la gravedad, y a la prevención de su reflujo por el cierre de las válvulas venosas.
- PR: Reflujo
Las alteraciones valvulares, congénitas o secundarias (trauma, trombosis), pueden producir diferentes grados de flujo retrógrado (patológico si dura más de 0.5 segundos, detectado por eco-doppler). Normalmente el reflujo profundo se asocia con los síntomas clínicos más graves. Sin embargo, también es posible la aparición de úlceras con reflujo venoso superficial aislado.
- PO: Obstrucción
Las trombosis venosas superficiales y profundas causan una obstrucción que impide el flujo venoso. Las venas superficiales se vuelven tortuosas y se generan vías alternativas de drenaje. A pesar de que el trombo se puede reabsorber parcial o totalmente, el daño del segmento de pared y válvulas es permanente.
- PR,O: reflujo/obstrucción
- Pn: fisiopatología venosa no identificada
Referencias:
- Eklöf B, Rutherford RB, Bergan JJ, Carpentier PH, Gloviczki P, Kistner RL, Meissner MH, Moneta GL, Myers K, Padberg FT, Perrin M, Ruckley CV, Smith PC, Wakefield TW. Revision of the CEAP classification for chronic venous disorders: consensus statement. J Vasc Surg. 2004;40(6):1248
- Eklof B, Perrin M, Delis KT, Rutherford RB, Gloviczki P. Updated terminology of chronic venous disorders: the VEIN-TERM transatlantic interdisciplinary consensus document. J Vasc Surg. 2009;49(2):498
- Moneta G. Classification of lower extremity chronic venous disorders. UpToDate, last updated august 2014
- Meissner MH (2005) Lower extremity venous anatomy. Semin Intervent Radiol. 2005 ; 22: 147–156.
Also available in: English (Inglés)







Hola Dra. estoy preparando un material para pacientes y quería solicitarle permiso para emplear las imágenes de la clasificación CEAP que aquí presenta, este material se empleará en México, quedo atento a su comentario
Sin ningún problema, Miguel, será un placer que los utilices!
MIL GRACIAS DRA.
hola a todos tengo una úlcera abierta en el tobillo y este se me inflama y me duele, como si me punzaran, que puedo hacer!?.. no eh ido a un profesional. saludos de San Luis Arg.
Gracias
[…] el año 2004, para referirse de manera más a amplia a los trastornos venosos crónicos. En el post «Clasificación CEAP de los trastornos venosos crónicos: hablemos todos el mismo idioma»encontraréis una explicación muy detallada. Sin embargo, esa entrada del blog ya está […]
[…] el año 2004, para referirse de manera más a amplia a los trastornos venosos crónicos. En el post «Clasificación CEAP de los trastornos venosos crónicos: hablemos todos el mismo idioma»encontraréis una explicación muy detallada. Sin embargo, esa entrada del blog ya está […]