Lo más probable es que el nombre del signo no lo conozcas, pero si trabajas con personas mayores, seguro que las lesiones que describe las has visto en más de una ocasión;) De hecho, son un motivo frecuente de consulta.
El signo de “la persona sentada” se refiere a la piel áspera y engrosada que las personas de edad avanzada suelen desarrollar cerca de la hendidura interglútea, asociada a la inmovilidad y la sedestación continuada. También recibe otros nombres, más conocidos pero más complicados, como dermatosis glútea senill o lesión cutánea liquenificada hiperqueratósica de la región glútea.1 La verdad es que este último nombre, aunque más engorroso, describe bien el trastorno:). La dermatosis glútea senil se describió por primera vez en Japón en 1979 y, desde entonces, las pocas publicaciones sobre esta patología son predominantemente casos y series de casos de países asiáticos.2,3 Sin embargo, a pesar de la falta de estudios publicados en nuestro ámbito, también es muy prevalente en países occidentales.
¿Cuáles son sus factores desencadenantes?
Las causas fundamentales parecen ser la edad avanzada (adelgazamiento y pérdida de elasticidad cutánea), la sedestación prolongada (con la consiguiente presión y fricción) y un índice de masa corporal bajo.2,3 Las personas afectadas pasan la mayor parte del tiempo sentadas. Sería interesante estudiar la prevalencia de estas lesiones en personas jóvenes que precisan uso continuado de silla de ruedas.
A pesar de que en las primeras series de casos publicadas destaca un llamativo predominio del sexo masculino, es una patología igualmente prevalente en mujeres.2,3
¿Cómo se puede presentar clínicamente?
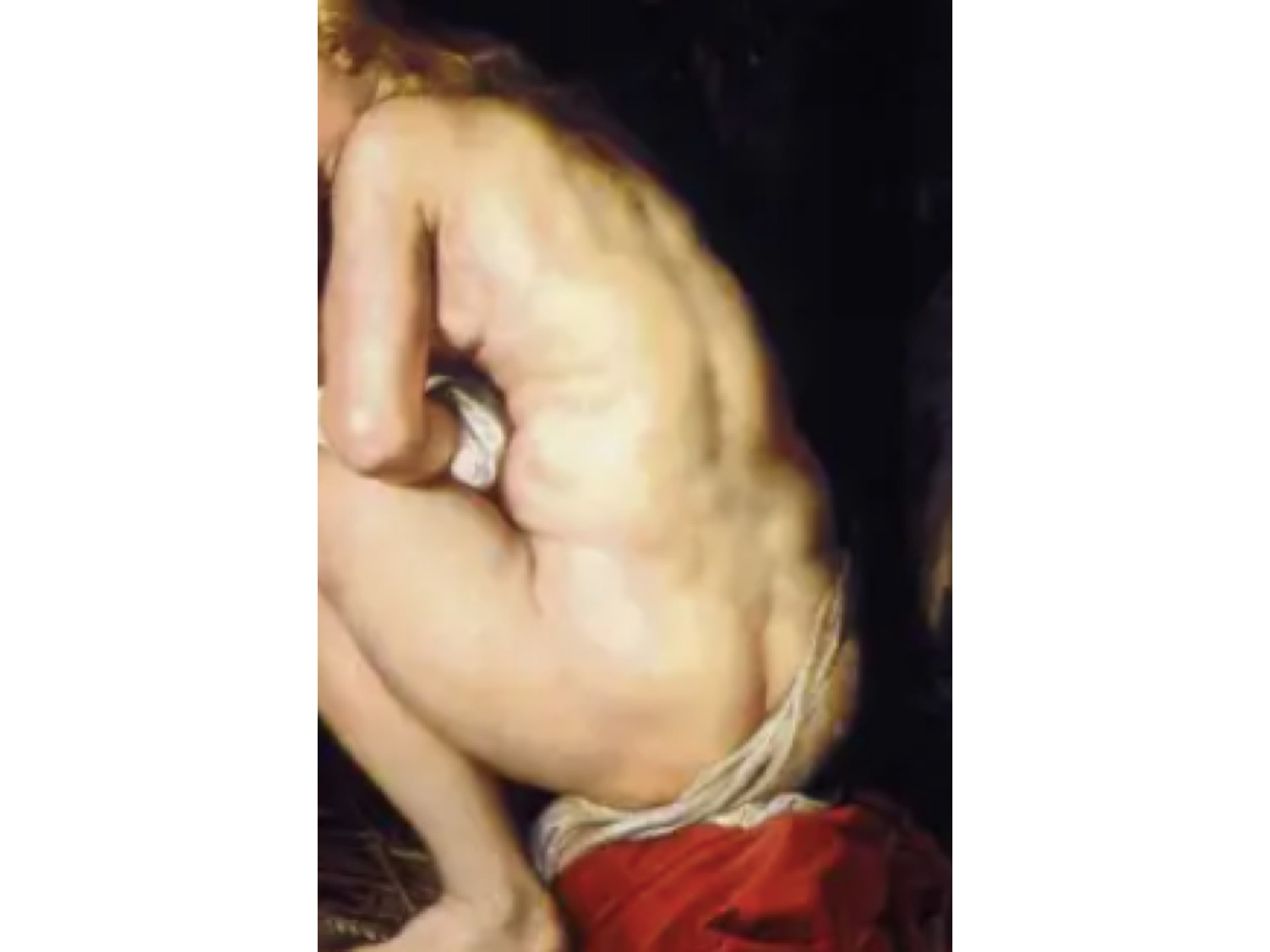
Típicamente, en la hendidura interglútea y en ambas nalgas, se desarrollan lentamente placas hiperqueratósicas, descamativas, mal definidas, de color rojo- marronáceo a grisáceo. Este patrón de distribución característico de las lesiones recuerda a los “tres vértices de un triángulo”.2,3 Además de placas no inflamatorias más oscuras, se pueden observar placas inflamatorias de aspecto psoriasiforme.


La localización más frecuente, pero no exclusiva, de las placas en las nalgas es la zona de las tuberosidades isquiáticas y las lesiones de la hendidura glútea no coinciden necesariamente con el vértice coccígeo. Sin embargo, hay formas incompletas, ya que algunos pacientes sólo presentan lesiones en las nalgas y no en la hendidura interglútea, o sólo en la hendidura interglútea, y en algunas ocasiones sólo afecta a una nalga. Se ha descrito como típica la aparición de crestas hiperqueratósicas perpendiculares a las nalgas.2,3

También pueden aparecer erosiones y úlceras de diferente profundidad.

Normalmente son lesiones asintomáticas, sin embargo pueden producir molestias al sentarse, sobre todo en superficies sin almohadillado. Entre las molestias destaca picor, dolor y sensación de cuerpo extraño. Teniendo en cuenta que en la mayoría de los casos son asintomáticos y, por tanto, no son motivo de consulta, puede ser una patología mucho más prevalente de lo que se piensa.
¿Cómo se diagnostica?
El diagnóstico es clínico. Sólo realizaremos una biopsia para descartar otras patologías si tenemos dudas. En su diagnóstico diferencial incluiremos el intertrigo irritativo, la tiña, la candidiasis, la psoriasis invertida, el eczema, el liquen simple crónico y la amiloidosis anosacra.2-4
Si hacemos una biopsia, en la mayoría de casos los cambios histopatológicos serán leves y característicos, aunque no específicos. Entre los hallazgos típicos se encuentra hiperqueratosis ortoqueratósica, hiperplasia epidérmica y dilatación vascular en la dermis papilar con escasa infiltración linfohistiocitaria. En los casos más graves aparecen cambios adicionales: edema de la dermis papilar, dilatación y proliferación de vasos pequeños hasta la dermis reticular y un infiltrado linfohistiocitario denso, además de erosiones o úlceras.4
Estos hallazgos indican un tipo de queratinización anormal que resulta de la fricción crónica. Por tanto, las heridas que aparecen en la dermatosis glútea senil se producen desde la epidermis que está engrosada, lo que las diferencia de las lesiones por presión, en las que el daño epidérmico es secundario a la necrosis por isquemia y estiramiento celular.
¿Cómo se trata?
La dermatosis glútea senil suele responder mal al tratamiento con corticoides tópicos. El corticoide tópico puede aliviar el picor pero no suele mejorar las lesiones cutáneas hiperqueratósicas. Por otro lado, los agentes queratolíticos, como el ácido salicílico o la urea, tampoco parecen dar resultados satisfactorios. Se ha descrito el beneficio del ácido retinoico tópico, ya que puede ayudar a controlar la diferenciación epitelial anormal y la descamación. También está recomendado el uso de emolientes para evitar la sequedad cutánea, además de un lavado y secado de la zona sin fricción. Cuando ya han aparecido heridas, mi experiencia con productos barrera con óxido de zinc es buena.
Sin embargo, la medida terapéutica más efectiva es la educación del paciente y familiares sobre la importancia de implementar cambios en el estilo de vida que incluyan la evitación de largos periodos de estar sentados. Además, pueden ser útiles los dispositivos de alivio de presión durante la sedestación (en casos graves idealmente cojines de aire estático o dinámico).2,3
Referencias:
- Dahl, M.V. (2014). Sitter’s Sign. NEJM Journal Watch, 2014.
- Moon SH, Kang BK, Jeong KH, Shin MK, Lee MH. Analysis of clinical features and lifestyle in Korean senile gluteal dermatosis patients. Int J Dermatol. 2016 May;55(5):553-7.
- Liu HN, Wang WJ, Chen CC, Lee DD, Chang YT. Senile gluteal dermatosis: a clinical study of 137 cases. Int J Dermatol. 2014 Jan;53(1):51-5.
- Liu HN, Wang WJ, Chen CC, Lee DD, Chang YT. Senile gluteal dermatosis – a clinicopathologic study of 12 cases and its distinction from anosacral amyloidosis. J Eur Acad Dermatol Venereol. 2012 Feb;26(2):258-60.
Also available in: English (Inglés)







Hola Elena, soy enfermera e intento seguir todas tus publicaciones pues me aportan muchas herramientas para desempeñar mi trabajo. Con respecto a esta publicación quisiera hacerte una pregunta. Cuando hablas de las medidas terapéuticas más efectivas nos dices que además pueden ser útiles los dispositivos de alivio de presión durante la sedestación. Y mi pregunta es si dentro de estos dispositivos de alivio de la presión incluirías también en las primeras fases de la dermatosis glútea senil, en las que se presentan placas inflamatorias pero no úlceras, los “apósitos para alivio y prevención de UPP” o su uso supone la merma de otros cuidados como la aplicación de cremas emolientes a diario. Lo pregunto porque su indicación es mantenerlos si no se saturan varios días. Gracias.
Hola María Dolores:
Cuando no hay heridas no recomiendo ningún tipo de apósito. Como dices, ese es el momento para insistir en una adecuada hidratación y en estrategias que alivien la fricción:)
EXELENTE TODOS LOS POST DOCTORA!! DE MUCHA INFORMACION Y TRATAMIENTOS DE INTERES QUE PARA SON TEMAS QUE DESCONOCIA!! SALUDOS DESDE CLINICA DE HERIDAS DEL HOSPITAL HGZ 5
DESDE NOGALES SONORA MEXICO !!
Muchas gracias:)
Me podrían ayudar, que debo hacer con una herida ya en glúteo,para mi mami,postrada de 84 años,es paciente diabética y oncológica. Se los agradeceré me respondan por favor!!?