
¿Y por qué me acabo de acordar yo del miofibroblasto? Porque se ha hablado mucho de él en las Journées Cicatrisations 2019 (Congreso nacional de la Sociedad Francesa de Heridas y Cicatrización) que se han celebrado estos días en París. Un año más, ha destacado por la alta calidad del programa y la excelencia de los ponentes.
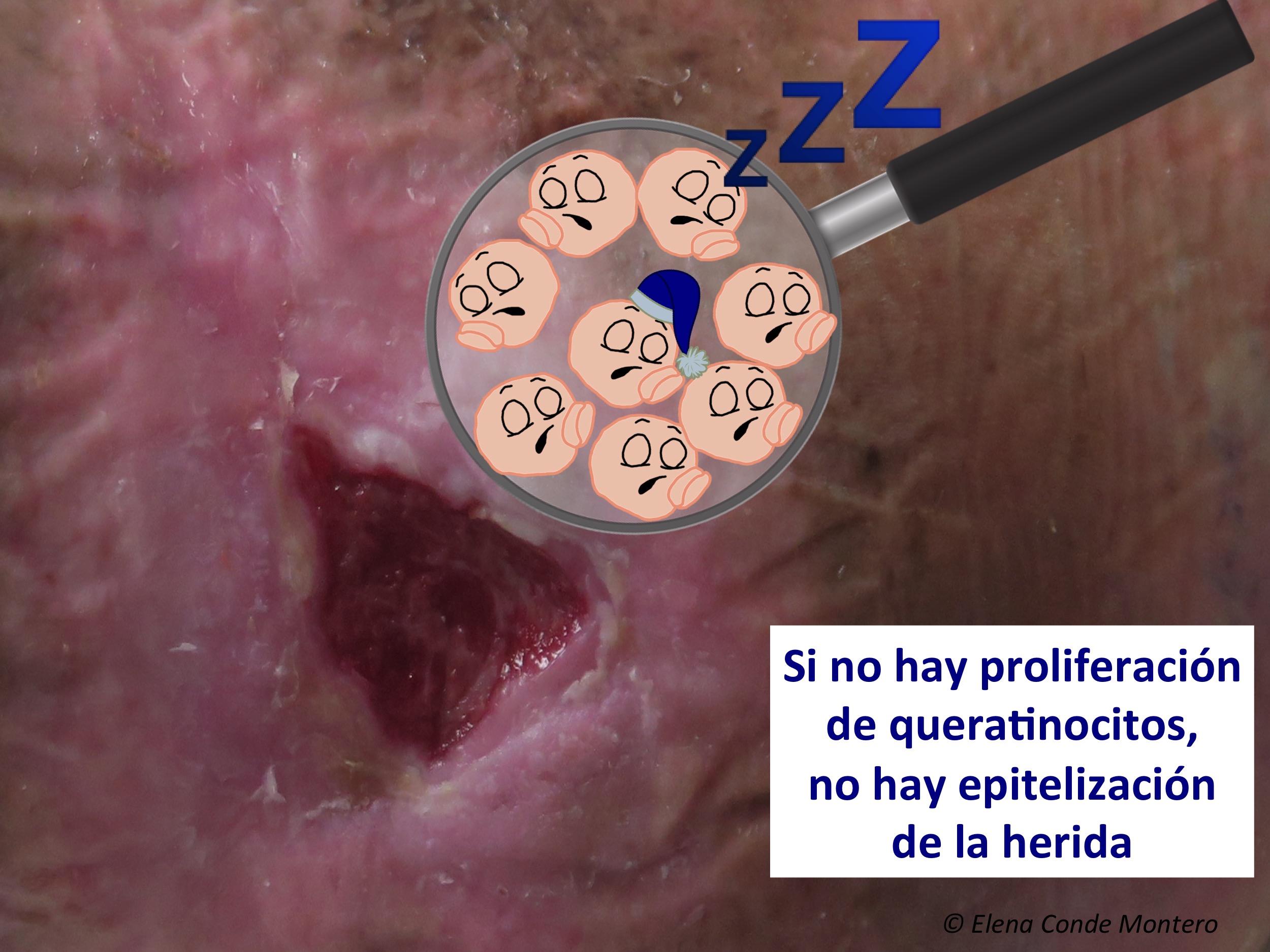
Como es costumbre en esta reunión, se ha hablado de innovación y tradición que no pierde actualidad. En esta línea, el injerto en sello, una técnica que tiene más de 150 años, ha sido nuevamente el tema de diferentes ponencias. Parece que hay consenso para decir que este procedimiento destaca, además de por su aceleración de la epitelización, por su sencillez, su poder analgésico (muy interesante en la úlcera de Martorell) y su posibilidad de combinarse con otras técnicas, como la terapia de presión negativa. Es que no podemos olvidar que la epitelización de una herida se produce por proliferación lineal de los queratinocitos. Uno de los principales obstáculos es la senescencia de estas células en las heridas de larga duración. Por eso injertamos esas heridas estancadas, voilà! Me ha encantado ver experiencias similares a las que tenemos en nuestra consulta ?
Volvamos al miofibroblasto. Para entender el comportamiento de esta célula, su propio nombre nos da muchas pistas (mio= músculo, fibro= fibra). Vamos, que se trata de una célula que promueve la contracción y la producción de fibras de colágeno en la herida.
Este poder contráctil, se debe a que es un tipo de fibroblasto activado que expresa en su citoesqueleto α-actina, una proteína típica del músculo liso, fundamental en el proceso de contracción de la célula muscular.
Parece que queda claro que es una célula protagonista en la cicatrización, ya que su déficit obviamente enlentecerá el cierre de la herida. En personas de edad avanzada o con comorbilidades que prolonguen la fase inflamatoria de la cicatrización, la proliferación y actividad de los fibroblastos puede disminuir, ya que dependen de citoquinas y factores de crecimiento liberados por células como los macrófagos M2, cuyo número está disminuido en las heridas crónicas.1,2
Un pequeño recordatorio sobre los macrófagos:
Se trata de un tipo de célula blanca (monocito) que se ha especializado en la ingesta y destrucción de bacterias y restos celulares (fagocitosis) en los tejidos. En función de las señales que reciban del medio, se pueden diferenciar en macrófagos tipo 1 (M1) y macrófagos tipo 2 (M2). La actividad de los primeros es esencial para la defensa del organismo contra los patógenos (como ocurre en las heridas agudas) pero, si se mantiene de manera prolongada en el tiempo, las citoquinas pro-inflamatorias que liberan estimulan un ambiente proteolítico que impide la cicatrización. Los M2 se encargan de liberar moléculas anti-inflamatorias para favorecer la reparación tisular.

No hay duda de que las heridas necesitan a los miofibroblastos. Pero ojo, ¡ni demasiados ni mucho tiempo! Vamos a ver por qué digo esto.
Aquí he simplificado lo que ocurre a nivel celular en una herida aguda, que de manera académica dividimos en fases solapadas (hemostasia, inflamación, proliferación y remodelación). Ver post: “Pinceladas sobre la cicatrización” . La epitelización completa representa a la vez el final de la herida y el nacimiento de lo que conocemos como cicatriz. El proceso de cicatrización recoge todo lo que ocurre desde la aparición de la herida hasta la maduración completa de la cicatriz.
Los fibroblastos proliferan y se activan convirtiéndose en miofibroblastos cuando disminuye la inflamación y el microambiente molecular favorece la producción de tejido para el cierre de la herida. Este es el momento de máxima proliferación para producir colágeno y favorecer la contracción de la lesión.1
Como ocurre con el resto de células implicadas en la formación del tejido de granulación y epitelización, según van pasando los días y avanza la remodelación de la cicatriz, la muerte programada (apoptosis) de los miofibroblastos hace que disminuya su número en pocas semanas.1

¿Qué puede ocurrir si se altera el equilibrio entre células, factores de crecimiento y matriz extracelular y la actividad de los miofibroblastos aumenta y se prolonga en el tiempo, meses o años? Pues una excesiva contracción y fibrosis, es decir, una cicatriz patológica.
La fase de maduración de una cicatriz es la menos conocida, pero fundamental para que la matriz extracelular se reorganice, que el colágeno tipo III se convierta en tipo I y el tejido gane la máxima elasticidad posible. Está demostrado que la alta densidad de miofibroblastos mantenida el tiempo produce una cicatrización excesiva, con su repercusión cosmética y funcional.1

La teoría está muy bien, pero ¿cómo podemos modular su actividad para conseguir activarlos en heridas crónicas estancadas y frenarlos para cuando queramos prevenir o tratar cicatrices hipertróficas y queloides?
¿Cómo activar a los miofibroblastos en heridas crónicas?
Todas las estrategias que reduzcan la inflamación (control de comorbilidades, tratamiento etiológico adecuado, tratamiento local del lecho) favorecerán su proliferación y activación. La fuerza mecánica de estiramiento que produce la terapia de presión negativa en el lecho y bordes de la herida es una buena manera de estimular al miofibroblasto.1
¿Cómo reducir su actividad para prevenir o tratar cicatrices hipertróficas y queloides?
Hay un creciente interés en la investigación en factores pro-miofibroblasto, entre ellos el Factor de Crecimiento Transformante β1 (TGF β1), cuya inhibición prevendría la fibrosis.1 El problema es que ésta y otras proteínas también están implicadas en la proliferación, entre otros, de queratinocitos y células endoteliales, por lo que se afectaría a la cicatrización. Por tanto, hay que buscar dianas específicas.
Actualmente, los apósitos de silicona y las infiltraciones de corticoide son las medidas más recomendadas en las guías y más empleadas en la práctica clínica. Se han propuesto múltiples mecanismos de acción de la silicona, principalmente de los parches, entre ellos que la hidratación y oclusión que aporta simularía las características protectoras de la piel sana y reduciría la actividad de los miofibroblastos y la formación de colágeno. Además, la disminución de la tensión desde los laterales de la cicatriz también puede frenar la actividad de los miofibroblastos, ya que son células que responden a las fuerzas mecánicas. Con respecto al corticoide, se ha mostrado que inhibe la expresión del TGF-β1, por lo que inhibiría la proliferación de miofibroblastos y favorecería su apoptosis.
Otros tratamientos, entre ellos la crioterapia, las inyecciones de 5- Fluorouracilo (5FU) o de bleomicina, el láser, también pueden de gran utilidad.3
Sin embargo, más que centrarse en tratamientos aislados, la recomendación general es de utilizar estrategias combinadas, sin olvidar la importancia de la rehabilitación regenerativa. ¿Qué quiero decir con esto? Que tenemos que optimizar la funcionalidad de cicatriz, con tratamientos físicos que favorezcan su elasticidad y disminuyan las adherencias.
En otro post ya hablamos de los beneficios del masaje (“Terapia compresiva y masaje de la cicatriz en heridas de pierna por traumatismo o cirugía”), pero me gustaría recordar el interés de ésta y otras terapias físicas para promover la remodelación adecuada de las cicatrices.
Las fuerzas mecánicas ejercidas sobre la piel, aunque sean mínimas, afectan a las células, que las detectan y se adaptan al cambio modificando su actividad. El proceso de cicatrización está muy influido por los efectos de la mecanotransducción (es decir, transformación de la fuerza biomecánica sobre la membrana celular en moléculas intracelulares que actúan como segundos mensajeros). El efecto de esta fuerza mecánica se observa clínicamente en las características de la cicatriz. Mientras que se ha demostrado que la fuerza de estiramiento mantenida en el tiempo sobre una cicatriz aumenta la TGF-β1, la actividad de los miofibroblastos y la formación de colágeno, otro tipo de fuerzas, como las producidas durante el masaje, pueden producir el efecto contrario. Lo que no está claro es la intensidad, duración y frecuencia óptima de este tipo de tratamiento.
Otra estrategia interesante es la presoterapia sobre las cicatrices, que se ha estudiado predominantemente en quemaduras (heridas con un alto riesgo de hipertrofia). La recomendación más generalizada es emplear dispositivos o prendas que ejerzan una presión local mantenida entre 20-30 mmHg, que sea suficiente para superar la presión capilar sin los posibles efectos adversos de presiones superiores. Al disminuir el flujo capilar local, se reduce la actividad de los miofibroblastos y la producción de colágeno.3
Volviendo al interés de los tratamientos combinados, el equipo de Peter Moortgat (al que he tenido el placer de escuchar en las Journées Cicatrisations) acaba de publicar un estudio aleatorizado para estudiar el beneficio que añade la presoterapia a la oclusión con silicona.4 El ensayo incluye 60 pacientes con cicatrices hipertróficas tras quemadura de variable tiempo de evolución y compara el beneficio del uso de una venda cohesiva de silicona y un parche de silicona, tras 6 meses de tratamiento. No se hallaron diferencias en la coloración y la evaluación subjetiva por parte del paciente, pero en el grupo de la venda compresiva se encontró mayor elasticidad de la cicatriz y una mejor puntuación subjetiva del profesional. Los autores asocian la mejoría a la presión elevada y continuada sobre la zona de la venda cohesiva. Entre las limitaciones del estudio están las características diferentes entre los grupos, las diferentes localizaciones y la corta duración del estudio (ya que las alteraciones en la remodelación de la cicatriz pueden aparecer más de un año después).
Interesarían más estudios para responder a múltiples preguntan que nos surgen: ¿Cuándo hay que empezar la presoterapia y cuánto tiempo ha de mantenerse? ¿Qué dispositivo es el más adecuado para nuestro paciente?
Referencias:
- Hinz B. The role of myofibroblasts in wound healing. Current Research in Translational Medicine 64 (2016) 171–177.
- Shook BA, Wasko RR, Rivera-Gonzalez GC, Salazar-Gatzimas E, López-Giráldez F, Dash BC, Muñoz-Rojas AR, Aultman KD, Zwick RK, Lei V, Arbiser JL, Miller-Jensen K, Clark DA, Hsia HC, Horsley V. Myofibroblast proliferation and heterogeneity are supported by macrophages during skin repair. Science. 2018 Nov 23;362(6417).
- Kafka M, Collins V, Kamolz LP, Rappl T, Branski LK, Wurzer P. Evidence of invasive and noninvasive treatment modalities for hypertrophic scars: A systematic review. Wound Repair Regen. 2017 Jan;25(1):139-144.
- Moortgat P, Meirte J, Maertens K, Lafaire C, De Cuyper L, Anthonissen M. Can a cohesive silicone bandage outperform an adhesive silicone gel sheet in the treatment of scars? A randomised comparative trial. Plast Reconstr Surg. 2018.
Also available in: English (Inglés)







Realmente muy interesantes todos sus artículos, quiero agradecerle que los comparta para los que estamos trabajando con diferentes tipos de heridas. Sigo siempre sus Publicaciones .GRACIAS un abrazo de luz a la distancia.Gracias MIL GRACIAS.
Muchas gracias por estas bonitas palabras
Con tu permiso sigo robando tus maravillosos dibujos, justo ahora estaba explicando el proceso de cicatrizacion en un ppt y veo tu entrada. Eres perfecta jajaajaj
Carmen, tú si que eres maravillosa! Es un honor que uses mis dibujos:)
Como siempre interesantisimo post. Muchas gracias.
Hablas de los beneficios de ciertos tratamientos mecánicos a la hora de promover una remodelación adecuada. No se que opinión te merece el uso en este caso de las ondas de choque.
Que yo tenga conocimiento no hay literatura al respecto y a priori deduzco que incluso pudiera ser contraproducente por ser una técnica que favorece la producción de ciertos factores de crecimiento. Aunque quizá la acción mecánica (impactos) sobre los miofibroblastos, colágeno etc pudieran tener efectos beneficiosos (especulo).
Gracias de nuevo!
Hola Pere:
Gracias por el interesante comentario. No tengo experiencia con la técnica y, como bien dices, está descrito que las ondas de choque estimulan la producción de factores de crecimiento que favorecen la angiogénesis y proliferación celular. Sin embargo, hay profesionales que emplean esta terapia de manera exitosa en cicatrices patológicas. En este estudio analizan la respuesta de fibroblastos humanos en cultivo a diferentes impulsos y encuentran menor migración de fibroblastos y reducción de la expresión de TGF-b1, actina alfa y colágeno. Este es el link al artículo:
https://www.ncbi.nlm.nih.gov/pubmed/29301325.
Muchas gracias de nuevo por tu aportación:)
Muchisimas gracias por la info. En nuestro centro hemos planteado la introducción de las ondas de choque como técnica coadyuvante para tratar heridas crónicas. Estaremos muy atentos a esta (para nosotros) nueva indicación.
Saludos!
Hola Elena, estoy trabajando con un poster de información de cómo mejorar las cicatrices, como tu artículo es tan bueno y confirma mis apreciaciones, ¿ me permites que incluya un código bidi con el enlace de tu artículo en mi poster?
Hola José: gracias por tu amable comentario. Estaré encantada de que utilices la información del post!
Elena: excelentisimos sus artículos. Muchas gracias por compartir sus saberes. Un gran saludo desde la Patagonia Argentina
Muchas gracias por tus palabras, Andrés!
Buenas noches, expongo el caso de mi hija: tiene un problema de excesiva cicatrización pero la localización es interna. La intervinieron del conducto auditivo y volvieron a tenerla que operar porque la cicatrización volvió a cerrarlo. Acaba de intervenirse por tercera vez y el otorrino lo que está haciendo es colocar tapones para evitar que vuelva a cerrarse, cosa que no funcionó en las anteriores ocasiones. Es un problema grave con el que nos encontramos, y mi pregunta es: hay algún tipo de solución para que esto no ocurra? Muchas gracias
¡¡¡¡Muchas gracias por compartir tu conocimiento!!!!!
Gracias por los dibujos y la explicación!!
Muchas gracias a ti, Silvia, por tu amable comentario:)