Acaba de celebrarse en Madrid el 8º Congreso de la SEHER (Sociedad Española de Heridas). Un año más, esta reunión científica ha sido fuente de interesantes encuentros con compañeros y amigos. Las novedades estrella del congreso del año pasado, como el sevoflurano tópico o la App Wound-Registry para el registro de heridas, se han mantenido entre los temas punteros esta edición.
Fue un placer moderar y participar en una mesa dedicada a la Dermatología en el mundo de las heridas. Este año decidí hablar del interés del injerto en sello precoz en las úlceras por arteriolopatía, algo que me apasiona y de lo que he hablado recientemente en el blog (“Grandes heridas tras pequeños traumatismos en pierna”).
Pero lo que realmente me ha encantado ha sido escuchar y ver los excelentes resultados de otros compañeros con la técnica del injerto en sello en heridas recalcitrantes. Este tratamiento sencillo, económico y muy eficaz tiene cada vez más presencia en pósteres y comunicaciones de este congreso.
Para que os animéis a empezar a aplicar la técnica y no os desaniméis cuando las primeras curas no tengan el aspecto que esperabais, aquí respondo las 10 dudas que creo que os pueden surgir
-
¿Estos injertos son iguales a los injertos epidérmicos que se obtienen con un aparato que está comercializado?
No, son distintos. Los injertos en sello tienen epidermis y dermis superficial, por tanto, en la zona donante hay un sangrado puntiforme y al colocarlos sobre un lecho en buenas condiciones se produce su prendimiento y consiguiente epitelización de la herida. Los injertos epidérmicos sólo tienen epidermis, así que no hay sangrado tras su obtención, pero al colocarlos en la herida no hay prendimiento, sino que la epitelización se promueve por células y factores de crecimiento liberados en el lecho. Os animo a que leáis la entrada en la que lo explico en detalle: “Diferencias entre los injertos epidérmicos y dermo-epidérmicos en sello”


-
¿Tengo que suspender el anticoagulante oral antes de realizar la técnica?
Dado que se trata de una cirugía con riesgo bajo de sangrado, habitualmente no lo suspendemos. Sin embargo, antes de realizar los injertos es importante asegurarnos de que hay un buen control del estado de anticoagulación (en pacientes en tratamiento con sintrom, el INR debe estar en el rango esperado).
-
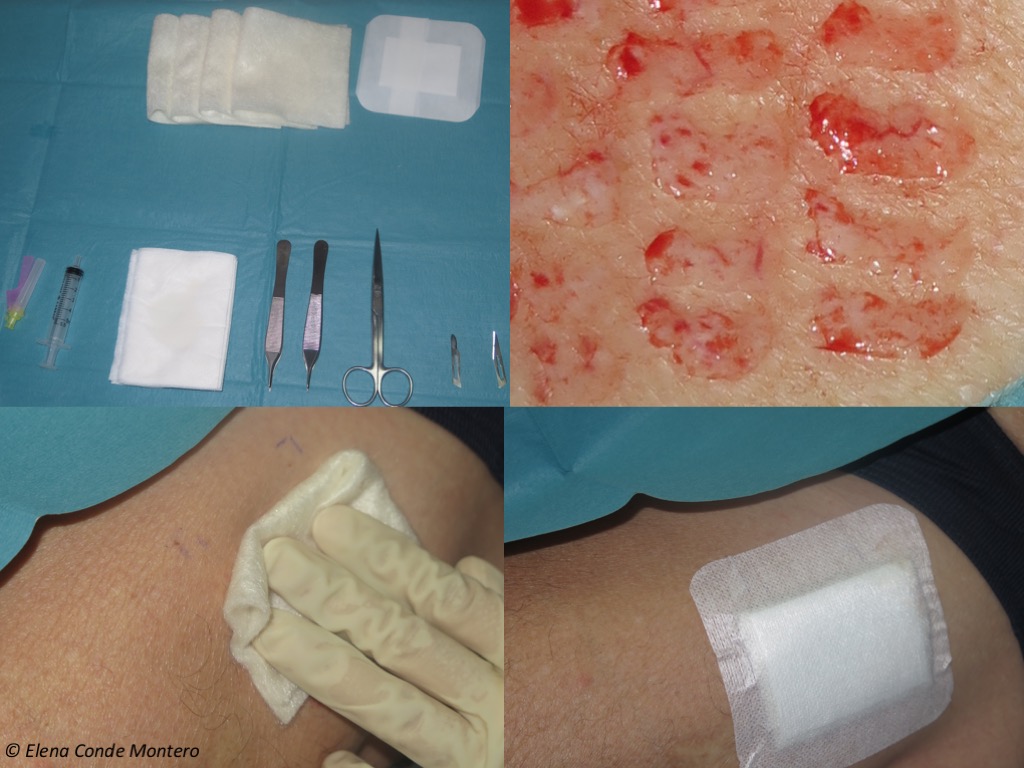
¿Cómo obtengo los injertos de la zona donante?
Nosotros los obtenemos habitualmente de la cara ántero-lateral del muslo. Infiltramos anestesia tumescente con lidocaína 1% diluida con suero fisiológico.
Los injertos se pueden obtener con punch, cureta u hoja de bisturí. Esté último sistema es el que empleamos actualmente con mayor frecuencia.
Es una técnica muy bien tolerada por el paciente y la realizamos en la propia consulta de curas.
Ver post “Tipos de injertos cutáneos para cubrir heridas crónicas: Cuál elegir”
-
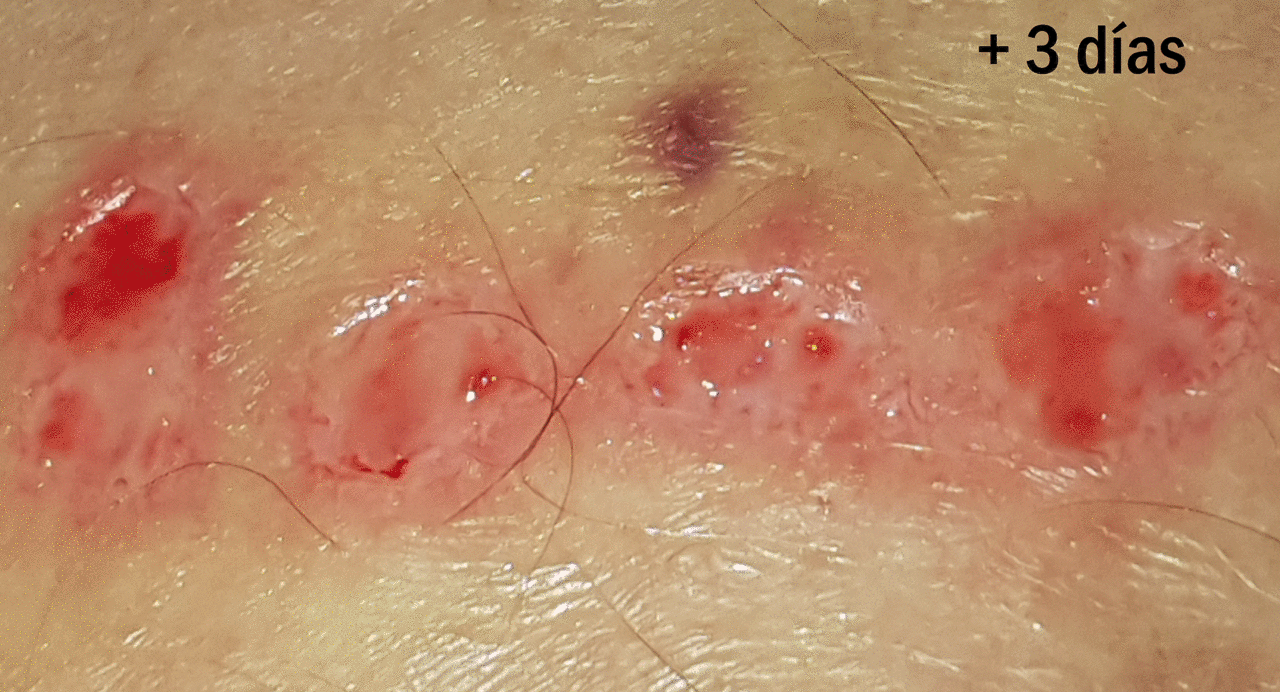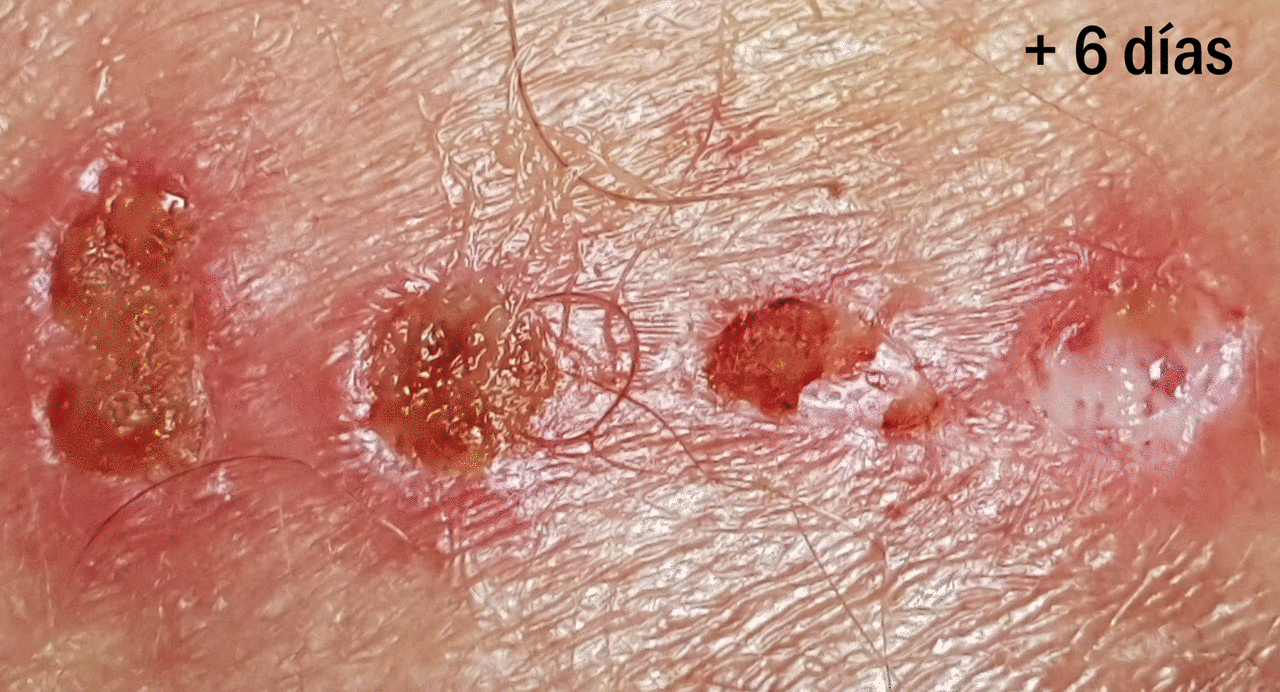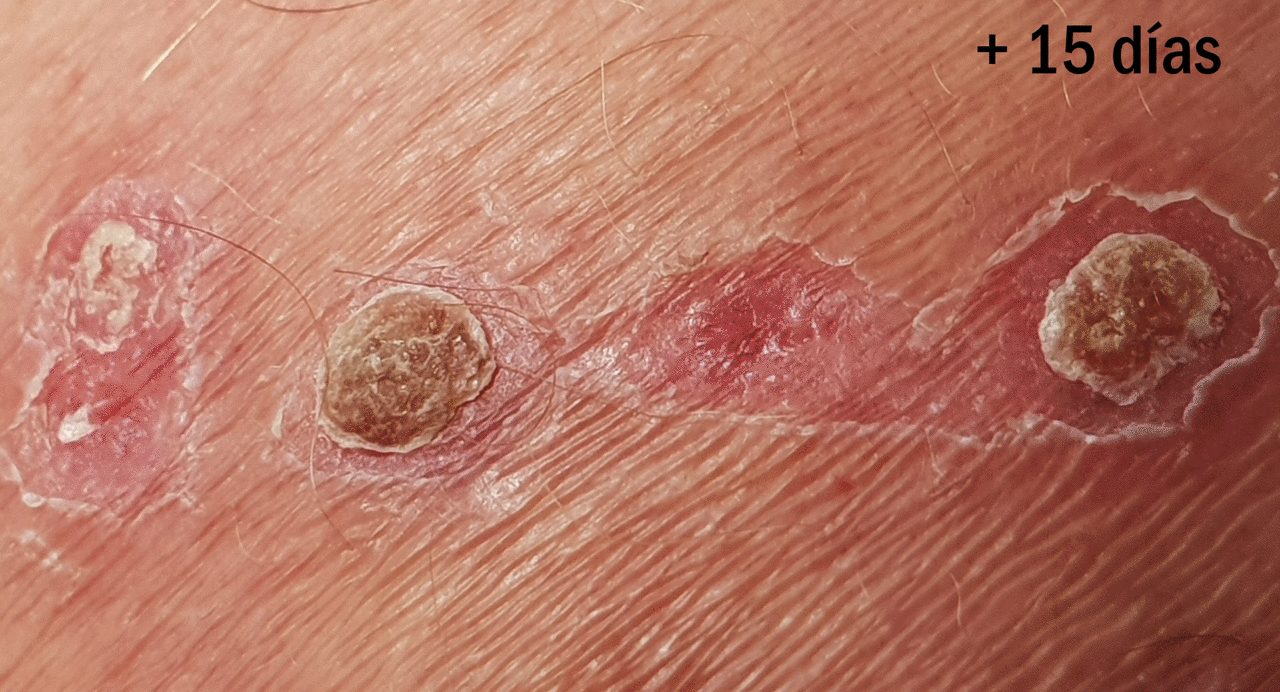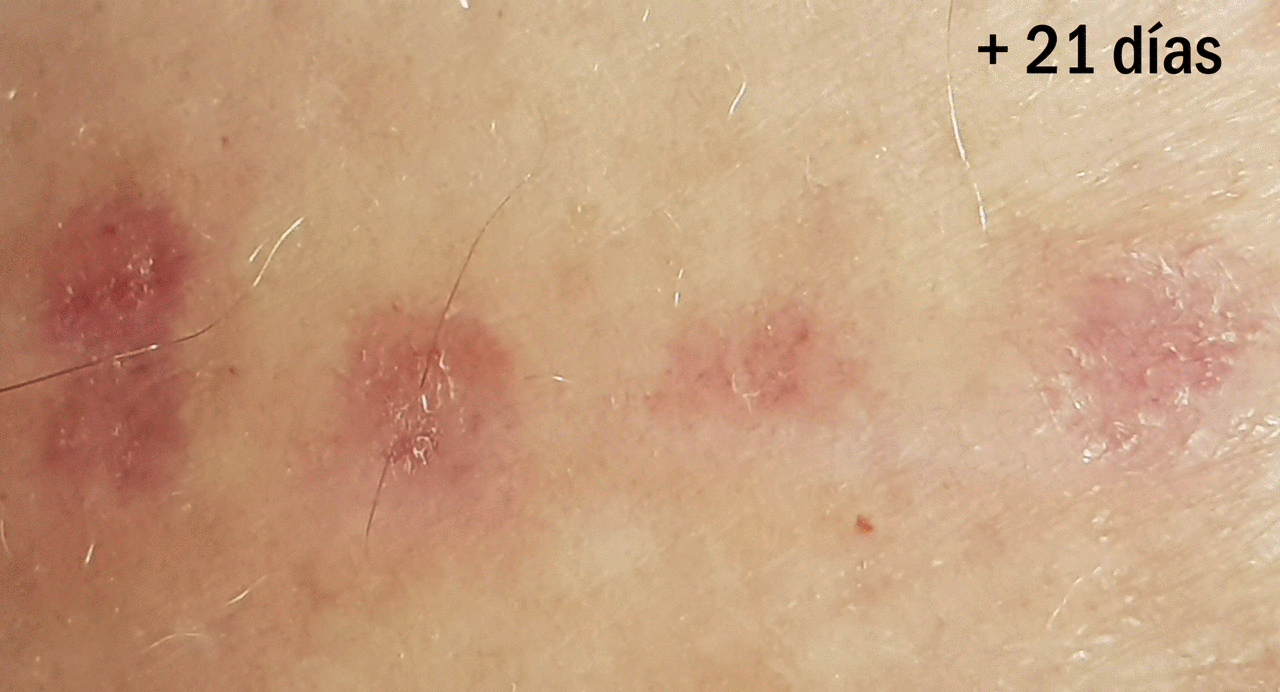
¿Cuál es la evolución esperable de la zona donante?
Aquí os la muestro con un ejemplo. El día de la obtención de los injertos colocamos alginato cálcico en la zona donante y gasa como apósito secundario. En este caso la primera cura se realizó al tercer día y se colocó nuevamente el alginato. Una semana tras el procedimiento, con la costras formadas, se recomendó la aplicación diaria de una crema reparadora con zinc (Ver post ”¿Por qué utilizamos zinc tópico en las heridas y en la piel perilesional?”). En la entrada “¿Qué apósito elijo para cubrir la zona donante?” podéis encontrar más información sobre el cuidado de la zona donante.
-
¿Con qué apósito cubro la herida injertada?
Habitualmente cubrimos la zona injertada con láminas de alginato cálcico, como os conté en su día en la entrada “¿Por qué utilizamos tanto alginato en nuestra consulta de heridas”. Otra opción como apósito primario que estamos empleando en la consulta son las interfases (principalmente una malla con tecnología lípido-coloidal y actividad inhibidora de las metaloproteinasas), utilizando el alginato como secundario. En localizaciones especiales, como cuero cabelludo, para evitar vendajes aparatosos, son útiles los apósitos de espuma con bordes, flexibles y adaptables.

-
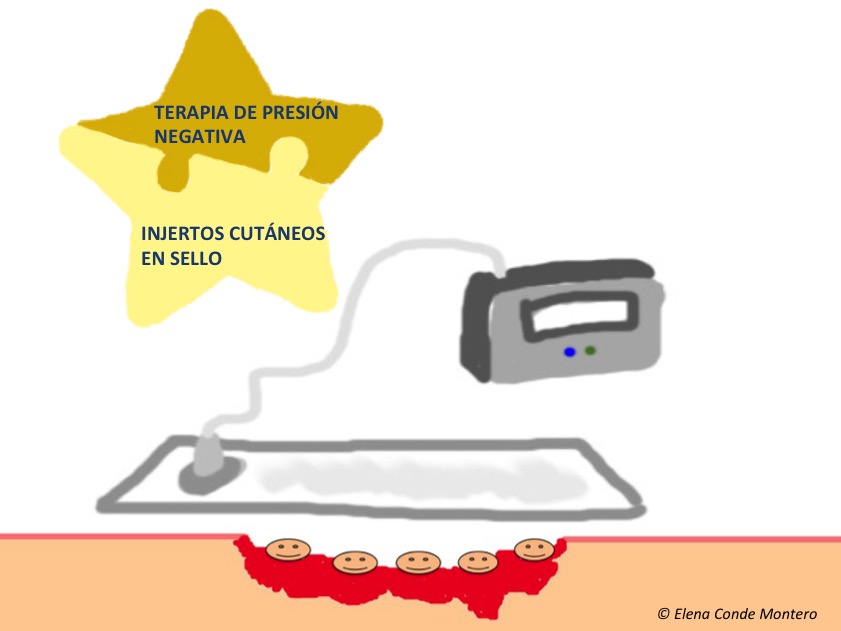
¿Cuándo es útil aplicar también terapia de presión negativa?
La terapia de presión negativa puede ayudar a mejorar el lecho antes de la cobertura con injertos, pero también es muy interesante para promover el prendimiento de estos (sobre todo si las condiciones del lecho son malas o en localizaciones especiales, como el tendón de Aquiles). Puedes leer más en “Los injertos y la terapia de presión negativa: una pareja de éxito”.

-
¿Qué tipos de heridas se pueden beneficiar de esta técnica?
En cualquier herida en la que no se consiga la epitelización, siempre que no existan signos de infección, se haya optimizado el tratamiento etiológico y el paciente no sea candidato a otros procedimientos quirúrgicos reconstructivos.
El espectro de úlceras arteriolopáticas, en el que se encuentra la úlcera de Martorell y las heridas postraumáticas en contexto de arteriolosclerosis asociada a la edad, este tratamiento tiene interés de manera precoz para, además de promover la cicatrización, disminuir el dolor y evitar la progresión de las lesiones (Ver entrada: “Grandes heridas tras pequeños traumatismos en pierna”)
-
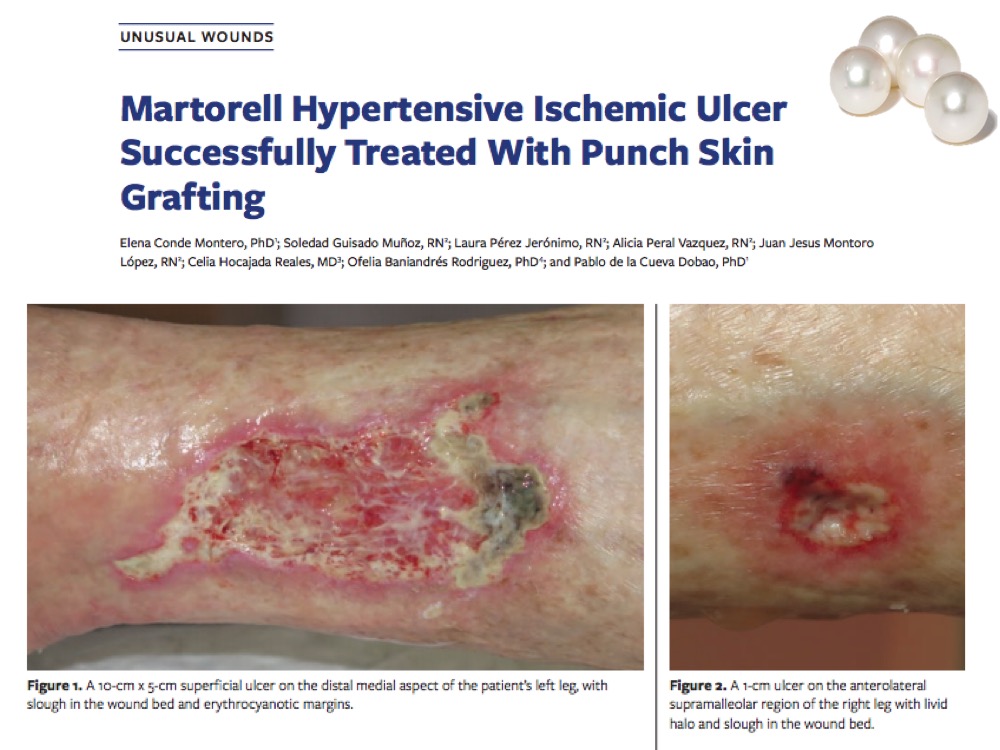
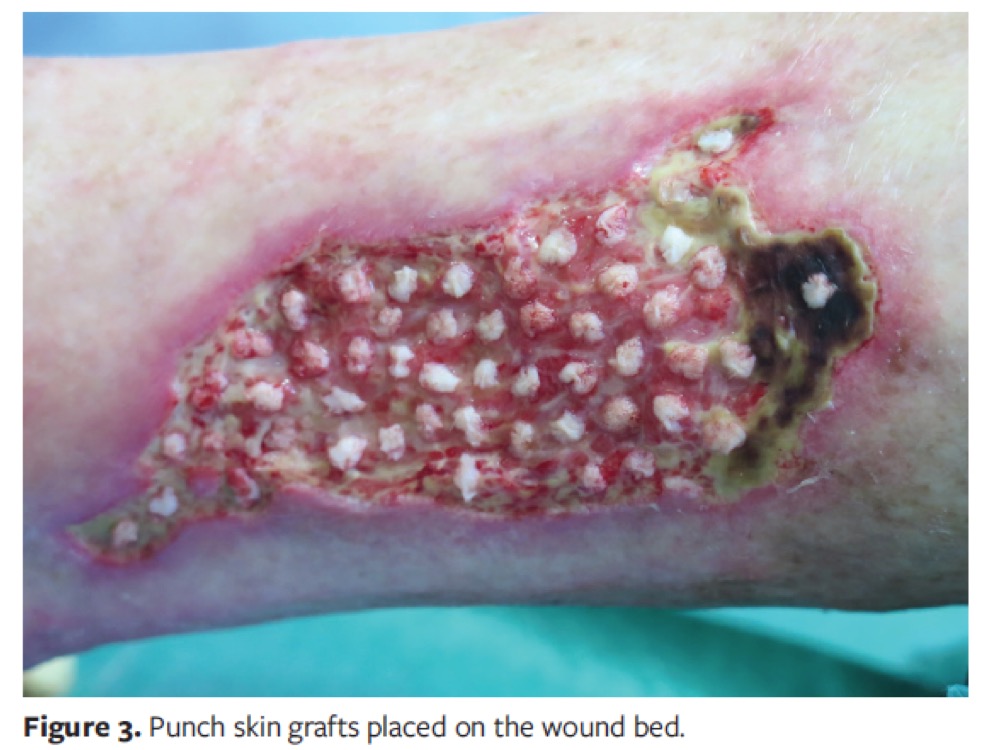
¿Se pueden cubrir con injertos en sello heridas con lechos esfacelados?
Lo ideal es injertar lechos óptimos, con tejido de granulación roja. Sin embargo, nuestros pacientes son habitualmente mayores, con múltiples comorbilidades, dolor asociado y ansiedad anticipatoria por las curas. A pesar de que intentamos mejorar al máximo el tejido en el lecho, no siempre es sencillo conseguir unas condiciones óptimas para la cobertura con injerto. Sin embargo, la experiencia nos dice que, a pesar de que haya tejido desvitalizado en el lecho y que no haya prendimiento de todos los injertos, la herida se beneficia de esta cobertura. Los injertos en sello se comportan como islotes independientes, por lo que aquellos que no prenden no afectan al resto y son beneficiosos también porque pueden liberar células y factores de crecimiento interesantes para la cicatrización. Además, hay que subrayar la acción analgésica de estos injertos que, como observamos en la consulta, es independiente de su porcentaje de prendimiento. Ver post: “Interés de la precocidad de los injertos en sello sobre la úlcera de Martorell”
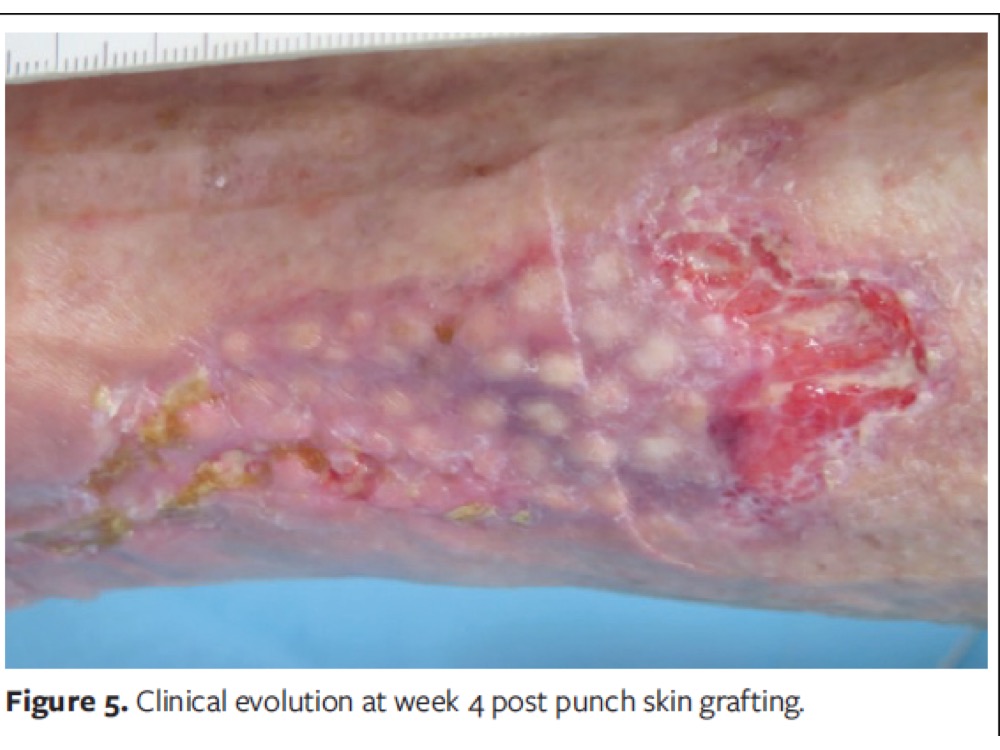
-
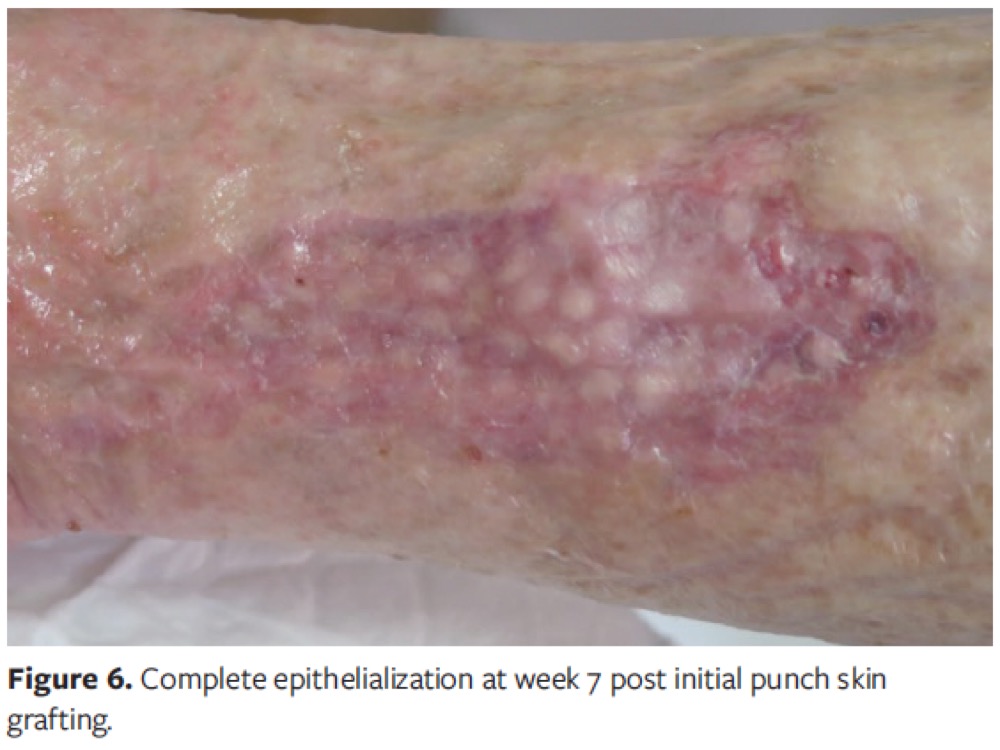
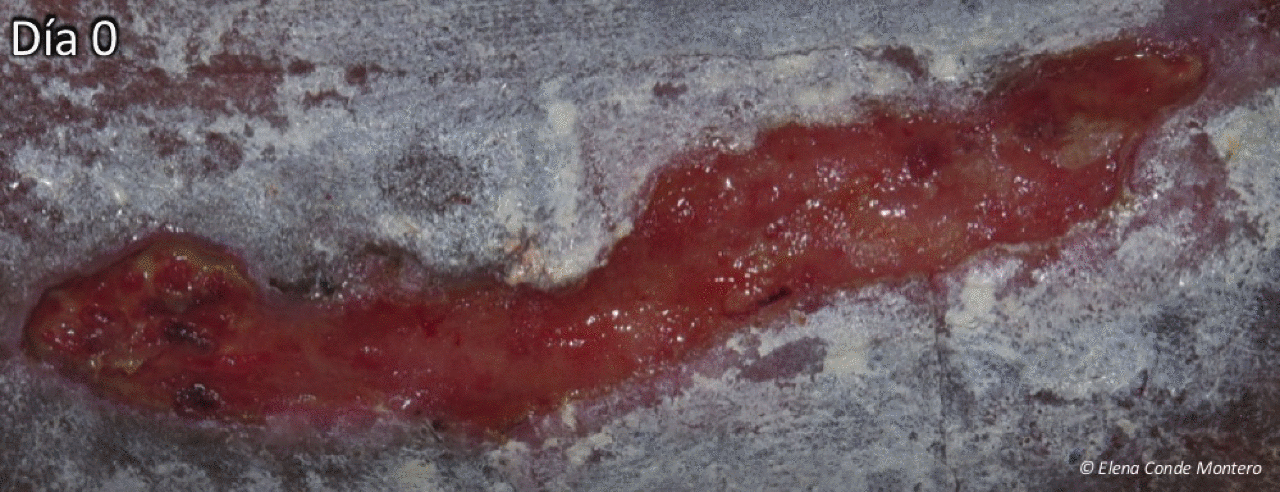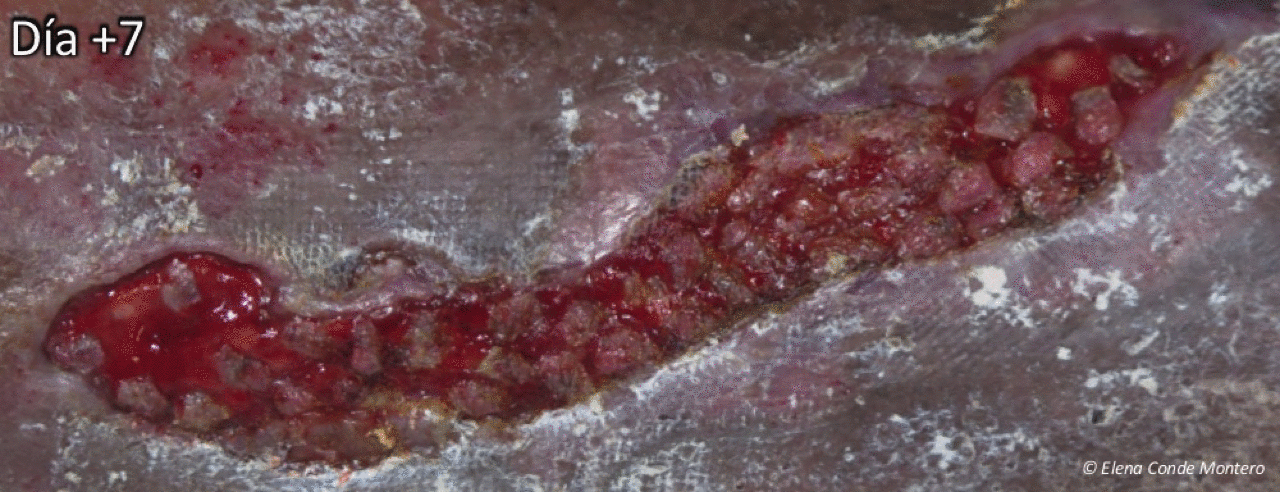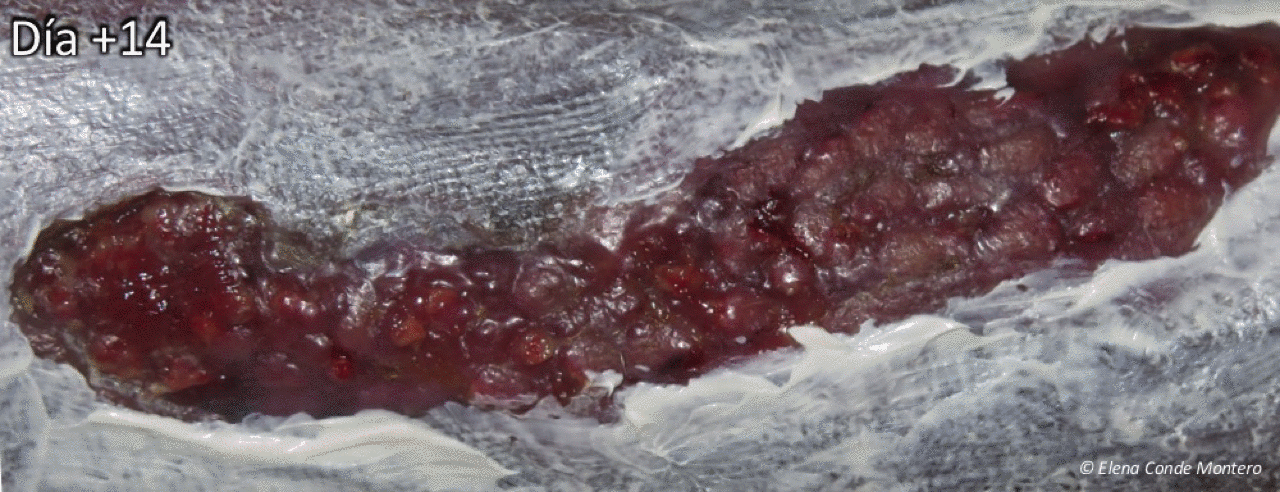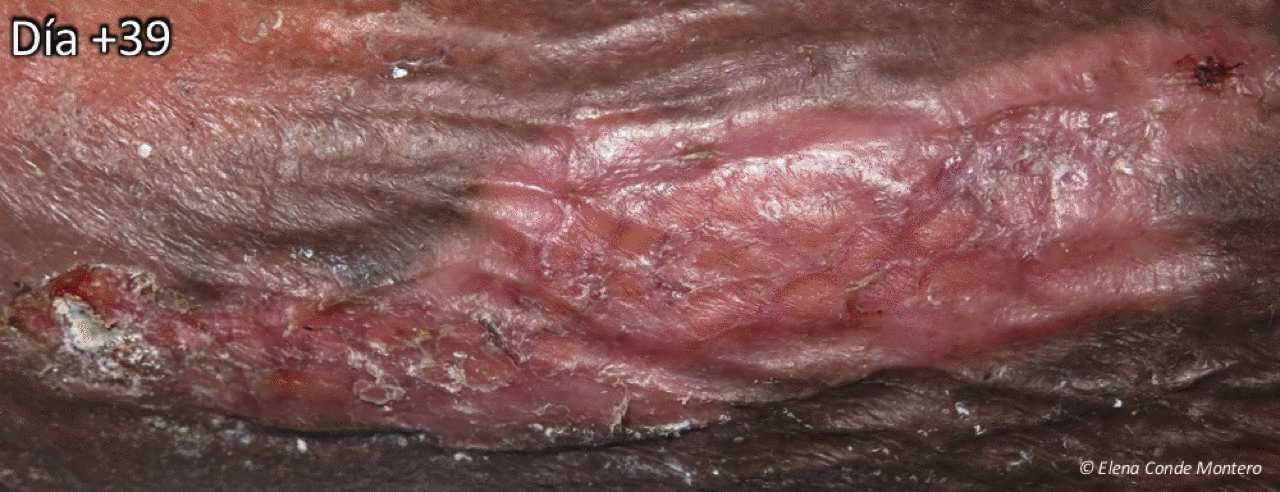
¿Cómo es la evolución esperable de la zona injertada?
Varía mucho en función de las características del lecho, el tiempo de evolución de la herida, las comorbilidades del paciente y la inmovilización de los injertos los primeros días tras la cobertura. Esta inmovilización la conseguimos con presión local. En heridas en pierna colocamos un vendaje compresivo y recomendamos reposo con el miembro elevado una semana, siendo el reposo fundamental los 3-4 primeros días.
También es clave espaciar al máximo las curas y ser lo más conservadores posible en la limpieza del lecho, sin retirar los injertos que no han prendido ni el material gelificado o costroso que aparece entre ellos. ¡EN CADA CURA RETIRAMOS LO QUE NO LE INTERESA A LA HERIDA, PERO TAMBIÉN FACTORES DE CRECIMIENTO Y CÉLULAS QUE ESTÁN PROMOVIENDO LA CICATRIZACIÓN!
Este es el aspecto clínico en las curas semanales tras injertos en sello de una herida venosa en cara interna de pierna derecha, de años de evolución. La coloración blanquecina en la piel perilesional se debe al producto barrera con zinc que utilizamos (Ver post ”¿Por qué utilizamos zinc tópico en las heridas y en la piel perilesional?”)
-
¿Si no ha prendido ningún injerto, es un fracaso total?
Todo lo contrario. De hecho, en muchas ocasiones injertamos heridas con el objetivo exclusivo de disminuir el dolor. Además cuando injertamos lechos con abundante esfacelo, a pesar de que no haya prendimiento, se produce neoangiogénesis que mejora tejido de granulación y se liberan células y factores de crecimiento que promueven la contracción de la herida. En estos casos, tenemos que realizar varias sesiones de injertos en sello hasta obtener la epitelización completa, algo muy bien aceptado por el paciente.
Me gustaría acabar con una felicitación desde el corazón a mi gran compañera y amiga, Laura Pérez Jerónimo, por el segundo premio de Casos Clínicos que ha recibido en el 8º Congreso SEHER. Como no podía ser de otra manera en nuestra consulta, este caso fue tratado con injertos en sello. En la foto la acompañan Alicia Pérez Vázquez y Lorena Recarte Marín, excelentes compañeras y amigas también. ¡Enhorabuena, equipo!

Also available in: English (Inglés)







Cada día soy más fan de tu blog..
Sin tu esfuerzo y dedicación no podríamos conseguirlo.
Gracias
Querida Lorena, yo cada vez soy más fan de nuestro equipo!! Gracias, gracias, gracias:)
Como uno de los privilegiados pacientes de la doctora Elena Conde Montero y como beneficiario en tres ocasiones de sus microinjertos en sello para la epitelización completa de UPD y herida postquirúrgica, con punch o con hoja de bisturí, doy fe de que todo lo que afirma en esta entrada es rigurosa y estrictamente cierto.
Siempre lo es, si lo dice o lo escribe Elena.
1. Tratado crónica y diariamente con anticoagulantes y antiagregantes preventivos (ácido acetilsalicílico y clopidogrel en dosis medias/altas) por la implantación de stents en las coronarias, nunca he tenido que suspender la medicación y jamás ha habido ningún problema hemorrágico.
2. Incluso con un cuadro e historia muy complicados (pluripatológico con DM1 con 41 años de evolución, dos IAM, insuficiencia coronaria y mala microcirculación periférica), los microinjertos tuvieron éxito incluso en la única ocasión en que ninguno prendió al no respetarse por mi parte la inmovilización mínima requerida: tras lavar superficialmente la zona injertada con polihexanida sin frotar prácticamente el lecho, la UPD se contrajo y cicatrizó por la liberación de factores de crecimiento sin necesidad de reinjertar.
3. También lograron cicatrizar y epitelizar completamente en días una herida postquirúrgica complicada causada por la amputación de un dedo del pie (necrosis) y la mitad de su metatarsiano (osteomielitis) con solo cuatro microinjertos dermoepidérmicos retirados con bisturí de la piel de la parte superior del muslo a la profundidad exacta por Elena, tras curas con primario de malla hidrófoba de cloruro de diaquilcarbamilo (DACC), secundario de alginato cálcico, crema barrera de zinc y vendaje compresivo cohesivo.
4. Siguiendo sus instrucciones (primario de alginato, gasa de tejido sin tejer como secundario, lavado con polihexanida, crema barrera y apósito), con autocuras por mi imposibilidad actual de asistir con la frecuencia indicada a su consulta -a más de seiscientos kilómetros actualmente por razones profesionales-, la zona donante estaba totalmente epitelizada en tres semanas sin ninguna complicación.
5. Mi caso pone claramente de relieve que los microinjertos dermoepidérmicos curan, que cicatrizan úlceras y heridas difíciles hasta en las peores condiciones.
6. Tampoco la autonomía del paciente se ve mermada por esta técnica, hasta el extremo de no requerir la deseable asistencia a consulta para curas y seguimiento si no es posible el desplazamiento y se siguen fielmente los tiempos y las instrucciones de la doctora Conde.
Mi más sincera enhorabuena a Laura, Alicia y Lorena por el premio.
Soy testigo de que vosotras sois el excelente equipo profesional que con su dedicación y su esfuerzo constante hace posible que Elena Conde logre cicatrizar úlceras o heridas que para el resto de nuestra medicina actual son crónicas, inviables o requieren la amputación del miembro afectado.
Y sé positivamente por su inmensa sonrisa que el mayor premio para Elena y su equipo es retirar el apósito y ver solo piel sana.
¡Gracias, Eduardo, por tus preciosas palabras hacia nuestro equipo!
Cuántas dudas resueltas con un solo post!!!
Sólo me queda una, cuando usáis “punch” de que diámetro / características técnicas tienen?
Gracias!
Hola Pere! Normalmente de 6 mm, pero si la herida es pequeña utilizamos un punch de 4 mm.
Cualquier otra duda que tengas, será un placer responderte:)
Buenas tardes Elena,
estoy iniciandome en la realización de la técnica, prometo contarte mis avances!!
¿Hacéis firmar algún tipo de consentimiento a la persona para la realización de la misma?
En caso afirmativo, podrías explicarme qué información contiene?
Un abrazo enorme!
Estrella Mesa