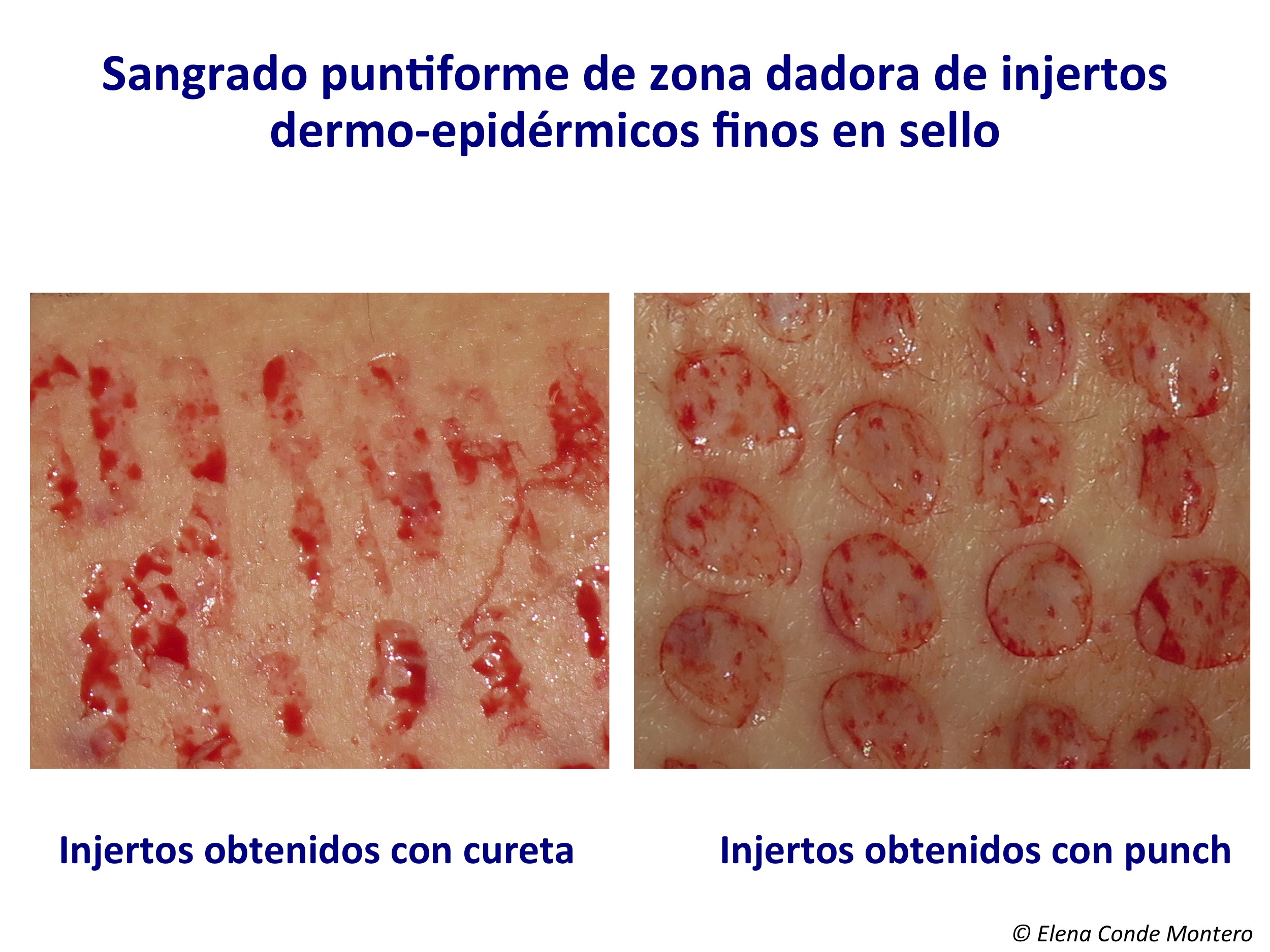
Los injertos autólogos epidérmicos y dermo-epidérmicos en sello son dos de las diferentes opciones existentes para promover la epitelización de las heridas recalcitrantes a pesar de un adecuado tratamiento convencional. Como comentamos en el post “Tipos de injertos cutáneos para cubrir heridas crónicas: cuál elegir” y de manera repetida en entradas posteriores, en nuestra consulta de heridas, el injerto dermo-epidérmico en sello es la técnica que utilizamos de manera habitual. El procedimiento es ambulatorio, sencillo, económico, con un llamativo efecto analgésico en las heridas dolorosas. Por todo ello, se trata de una técnica muy bien aceptada por los pacientes y que podemos repetir las veces que sea necesario hasta conseguir la epitelización completa de la herida. Para obtener estos fragmentos dermo-epidérmicos podemos utilizar un punch (sacabocados), bisturí o cureta, por lo que su morfología será más o menos circular u ovalada. No profundizamos más allá de la dermis papilar, tras anestesiar localmente la zona donante, habitualmente el muslo.

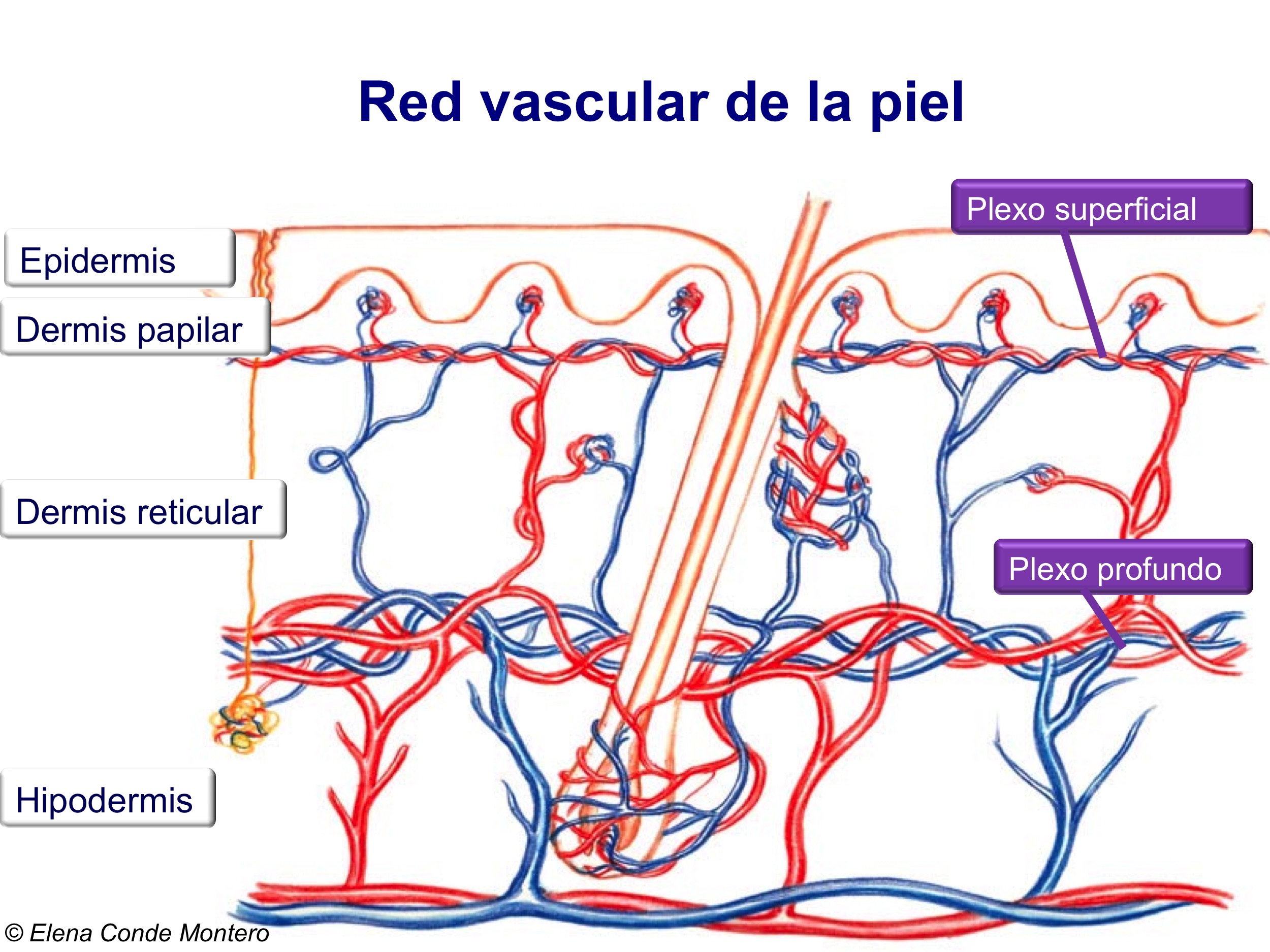
Sabremos que estamos en la profundidad adecuada (dermis papilar) cuando, al cortar el fragmento, nos encontremos en la base con un sangrado puntiforme. En la imagen, corte transversal de la piel, se ven los vasos sanguíneos distribuidos verticalmente en las papilas dérmicas. Si lo mirásemos desde arriba, la vascularización de las papilas aparecería como un punteado.
El conocimiento anatómico de la piel y la experiencia son claves para realizar el procedimiento de manera sistemática y rápida. Los fragmentos se colocan directamente sobre el lecho de la herida. Para un adecuado prendimiento, es esencial la presión e inmovilización local los primeros días tras el procedimiento. Las heridas de la zona donante cicatrizan por segunda intención. El riesgo de sangrado y sobreinfección de la zona de la que se obtienen los injertos es mínimo. Un año después del procedimiento, en la zona donante sólo se observan discretas alteraciones en la pigmentación (hipo o hiperpigmentación).

Los injertos epidérmicos se obtienen al separar la epidemis de la dermis en el unión dermo-epidérmica. La epidermis es un epitelio plano poliestratificado compuesto en su mayor parte por queratinocitos, que nacen en la capa basal y se van diferenciando formando las capas superiores hasta su destrucción y eliminación en la capa córnea (la capa más superficial de la piel, que está formada por células muertas).

Como la epidermis no está vascularizada (sus células se nutren por imbibición a través de los vasos de la dermis papilar), en la zona dadora no tendremos sangrado y la cicatriz posterior será prácticamente imperceptible. Además, como la dermis permanece intacta, sólo se estimularían las terminaciones nerviosas más superficiales de la unión dermo-epidérmica y el procedimiento es prácticamente indoloro. Para la obtención de este tipo de injertos se ha comercializado un dispositivo que, colocado en la piel del muslo, durante una media de 30 minutos, produce microvesículas que separan la unión dermoepidérmica por succión mediante presión negativa y calor, sin necesidad de anestesia local. Los techos de esas ampollas que se han formado se separan por un sistema de corte mecánico y posteriormente se aplican en la herida.1,2
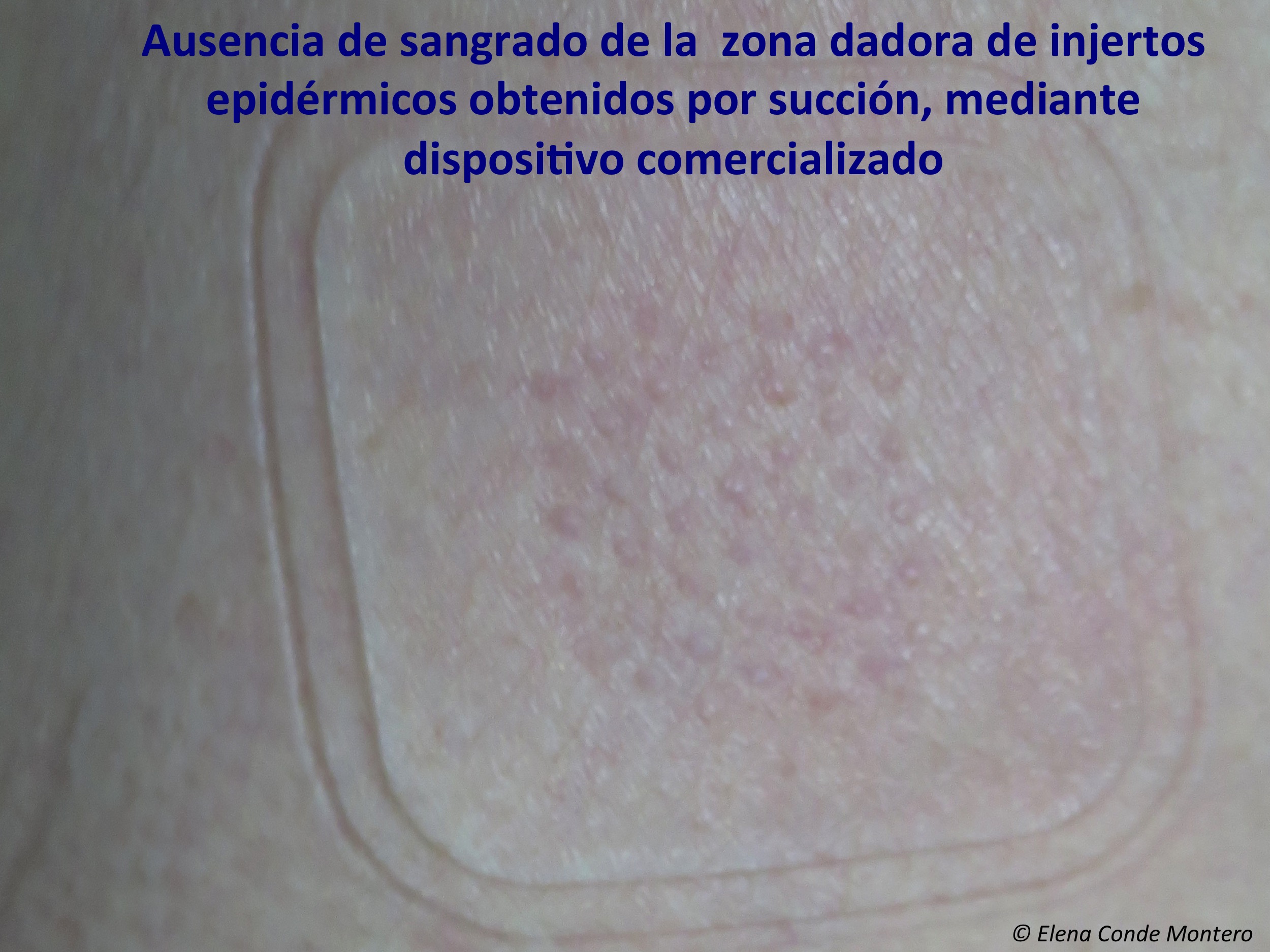
Los principales beneficios que se asocian a esta técnica son la facilidad de uso del dispositivo comercializado, que se puede utilizar en la consulta sin necesidad de anestesia local, y la ausencia de complicaciones en la zona dadora por no dejar prácticamente cicatriz. Sin embargo, la obtención de injertos dermo-epidérmicos en sello, a pesar de precisar anestesia local y curas posteriores de la zona donante (en la consulta utilizamos normalmente alginato en las primeras curas), es una técnica con baja morbilidad para el paciente, con mínimo dolor y complicaciones en la zona donante, que cuando el equipo que la realiza tiene experiencia, se puede realizar en poco tiempo, resultando altamente eficiente.
Pero las diferencias de las dos técnicas no se limitan a la zona donante, sino que su acción en la zona receptora también es distinta. Los injertos dermo-epidérmicos, colocados sobre un lecho en condiciones óptimas, consiguen la epitelización de la herida mediante su prendimiento. Sin embargo, los injertos epidérmicos promoverían la cicatrización mediante la expresión de factores de crecimiento y la promoción de la migración de queratinocitos desde el borde la herida. Para hacer una analogía con las observaciones que hacemos en la consulta, el comportamiento del injerto epidérmico se puede comparar al del injerto dermo-epidérmico en sello cuando éste no prende (que como hemos dicho en otros post, a pesar de que no haya prendimiento, se promueve la cicatrización).
Una indicación interesante para usar injertos epidérmicos es la cobertura de heridas en contexto de pioderma gangrenoso. Teniendo en cuenta que el dispositivo sólo separa la epidermis, evitaríamos el fenómeno de patergia en la zona dadora (fenómeno por el que en estos pacientes se puede producir otra herida complicada en la zona).3 Sin embargo, si la actividad del pioderma gangrenoso está controlada con un adecuado tratamiento inmunosupresor, se pueden plantear las otras opciones de injerto autólogo (como el injerto en sello).
Se han publicado diferentes series de casos (con heterogeneidad de etiologías, extensión, tiempo de evolución y de tratamientos adyuvantes), una de ellas con 102 heridas incluidas, con porcentajes altos de lesiones epitelizadas al finalizar el tiempo de seguimiento y excelente tolerancia por parte del paciente.4-6 Sin embargo, una revisión sistemática reciente, que incluye 7 estudios con 209 heridas, concluye que la evidencia disponible en el momento actual no permite determinar el beneficio real de este tipo de injerto autólogo.7 Con respecto a nuevos estudios, se han publicado el protolocolos diseñado para realizar un ensayo clínico multicéntrico para comparar la utilidad de los injertos dermo-epidérmicos y los epidérmicos, teniendo en cuenta el resultado en la zona donante y la receptora.8
¿Tienes experiencia con los injertos epidérmicos?
Referencias:
- Kirsner RS, Bernstein B, Bhatia A, Lantis J, Le L, Lincoln K, Liu P, Rodgers L, Shaw M, Young D. Clinical experience and best practices using epidermal skin grafts on wounds. Wounds. 2015;27(11):282–92
- Herskovitz I, Hughes OB, Macquhae F, Rakosi A, Kirsner R. Epidermal skin grafting. Int Wound J. 2016 Sep;13 Suppl 3:52-6.
- Richmond NA, Lamel SA, Braun LR, Vivas AC, Serena T, Kirsner RS. Epidermal grafting using a novel suction blister-harvesting system for the treatment of pyoderma gangrenosum. JAMA Dermatol. 2014;150(9):999–1000.
- Hachach-Haram N, Bystrzonowski N, Kanapathy M, Smith O, Harding K, Mosahebi A, Richards T. A prospective, multicentre study on the use of epidermal grafts to optimise outpatient wound management. Int Wound J. 2017 Feb;14(1):241-249.
- Everts PA, Warbout M, de Veth D, Cirkel M, Spruijt NE, Buth J. Use of epidermal skin grafts in chronic wounds: a case series. Int Wound J. 2017 Dec;14(6):1213-1218.
- Lincoln K, Hyde J. Evaluation of Epidermal Skin Grafts for the Treatment of Complex Wounds in a Wound Care Center: A 94-Patient Case Series. Wounds. 2016 ct;28(10):347-353.
- Kanapathy M, Smith OJ, Hachach-Haram N, Bystrzonowski N, Mosahebi A, Richards T. Systematic review and meta-analysis of the efficacy of epidermal grafting for wound healing. Int Wound J. 2017 Dec;14(6):921-928.
- Kanapathy M, Hachach-Haram N, Bystrzonowski N, Harding K, Mosahebi A, Richards T. Epidermal grafting versus split-thickness skin grafting for wound healing (EPIGRAAFT): study protocol for a randomised controlled trial. Trials. 2016 May 17;17(1):245.
Also available in: English (Inglés)






